Resiliente Krankenhäuser: Worauf es jetzt ankommt
Bund, Länder und Kommunen suchen derzeit nach Wegen, ihre Krisenfestigkeit zu stärken – ein Thema, das auch die Gesundheitsversorgung und insbesondere Krankenhäuser betrifft. Wie ein Anschlag auf die Stromversorgung in Berlin kürzlich zeigte, sind viele Einrichtungen in Deutschland angreifbar und die Reaktionen schleppend. Das liegt auch am föderalen Sonderweg beim Bevölkerungsschutz, der auf Subsidiarität setzt, wo zentrale Leitung die Regel sein sollte. Ein wichtiger Baustein sei eine nationale Lagekoordination für die zivile Gesundheitsversorgung in Krisen, meint der Bundestagsabgeordnete Sascha van Beek (CDU): „Bund, Länder, Bundeswehr, Katastrophenschutz und Krankenhäuser müssen enger zusammenarbeiten und klare Abläufe für den Ernstfall entwickeln.“ Davon würde auch die reguläre Versorgung profitieren.
BEVÖLKERUNGSSCHUTZ UND DIE ROLLE DER KRANKENHÄUSER
Verwundbar durch geteilte Kompetenzen
Militärische Konflikte, Angriffe auf kritische Infrastrukturen, Cyberattacken und Extremwetterlagen: Die Krisenfestigkeit von Infrastruktur und Gesundheitsversorgung ist für die Politik zurzeit ein wichtiges Thema. Während das Bundesgesundheitsministerium (BMG) mit dem geplanten Gesundheits-Sicherstellungsgesetz (GeSiG) neue Rechtsgrundlagen für Krisensituationen schaffen will, testete das Land Berlin in der Übung „Medic Quadriga“ bereits konkrete Szenarien zivil-militärischer Zusammenarbeit. Gleichzeitig diskutierten auf der dritten KRITIS-Fachtagung des Netzwerks „Gesundheitsstadt Berlin“ Krisenexpertinnen und -experten, wie sich die Widerstandsfähigkeit des Systems stärken lässt. „Unser Gesundheitssystem ist strukturell geschwächt und nur unzureichend krisenfest“, beschrieb der Health-Security-Experte und Regierungsberater Leif Erik Sander von der Berliner Universitätsklinik Charité die Situation Anfang März. Das Hauptproblem sieht der Intensivmediziner in der „ausgeprägten Fragmentierung“ des Gesundheitssystems „mit föderal zersplitterten Zuständigkeiten, starren sektoralen Trennungen und komplexen Selbstverwaltungsstrukturen“.
Komplexe Arbeitsteilung
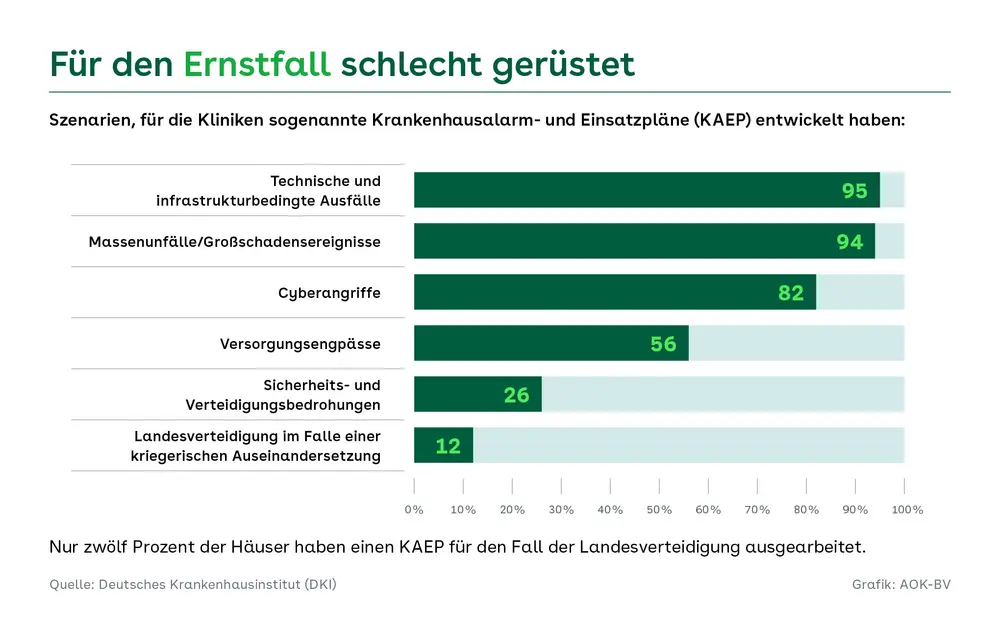
Wie im Kliniksektor liegt auch beim Bevölkerungs- und Katastrophenschutz vieles in der Hand der Bundesländer. Der Bund verantwortet zwar die Verteidigung, den Zivilschutz und den gesetzlichen Rahmen, so etwa beim Zivilschutz- und Katastrophenhilfegesetz oder beim Infektionsschutzgesetz. Die Umsetzung erfolgt jedoch durch die Länder – teils im Auftrag des Bundes, teils in Eigenregie. Die 16 länderspezifischen Katastrophenschutzgesetze definieren in ähnlicher Weise den Katastrophenfall und damit verbundene Zuständigkeiten, doch Analysen des Wissenschaftlichen Dienstes des Bundestages nach der Ahrtal-Flut zeigen Defizite. So fehlten 2021 sowohl in Rheinland-Pfalz als auch in Nordrhein-Westfalen wichtige Regelungen zur Definition des Krisenfalls oder zum Prozedere der Feststellung. Und bis heute wäre in einer bundesweiten Krise nicht klar geregelt, wer ein übergreifendes Lagebild erstellen müsste. Das GeSiG soll in solchen Fällen künftig die Entscheidungsprozesse beschleunigen. Aber auch Themen wie die Anpassung des Gesundheitssystems an Krisenszenarien soll damit geregelt werden, ebenso medizinische Gegenmaßnahmen und Bevorratung, der Umgang mit Kapazitäten, Infrastruktur, Personal und Patiententransporten sowie Digitalisierung.
Schlechte Vorbereitung hat ihren Preis
Zudem sehen Fachleute Investitionsbedarf im Gesundheitswesen. Spezielle Versorgungsstrukturen, zusätzliche Kapazitäten und Qualifikationen müssten aktuellen Studien zufolge erst aufgebaut werden. Zudem gelte es, Kliniken besser gegen militärische und digitale Angriffe zu schützen. Nach Berechnungen des Gesundheitsökonomen Boris Augurzky im Auftrag der Deutschen Krankenhausgesellschaft wären hierfür Investitionen in zweistelliger Milliardenhöhe erforderlich.
Wie gravierend schlechte Vorbereitung wirkt, zeigte bereits die Covid-19-Pandemie. Im Jahr 2020 wurden unter hohem Zeitdruck zahlreiche Regelungen zur finanziellen und regulatorischen Steuerung der Krankenhausversorgung geschaffen, darunter etliche, so der Krankenhaus-Report 2022, die „bei ausreichender Vorbereitung so wahrscheinlich nicht zustande gekommen wären“. Nach schweren Konflikten über Zuständigkeiten und Finanzierung bleibt die zentrale Erkenntnis: Medizinische Versorgung muss im Krisenfall anders finanziert werden als im Regelbetrieb: Sicherheit der Versorgung wird im Krisenfall wichtiger als Wirtschaftlichkeit. Die damalige Belastung von Institutionen außerhalb des Katastrophen- und Bevölkerungsschutzes – wie der gesetzlichen Krankenversicherung – gilt in der Fachliteratur jedoch als ordnungspolitisch kaum begründbar. Das dürfte auch für künftige Bedrohungen gelten.
PRESSEECHO
Grundsteinlegung für das Zentralklinikum Ostfriesland
Mit einem feierlichen Akt ist am Donnerstagmittag in Uthwerdum der offizielle Grundstein für das lange Zeit umkämpfte Zentralklinikum „ostfriesische Meere“ gelegt worden. Die neue Großklinik mit 814 Betten soll nach derzeitigem Stand im zweiten Quartal 2029 eröffnen. Dann sollen die bisherigen Krankenhäuser in Aurich und Emden schließen. Emdens Oberbürgermeister Tim Kruithoff, Vorsitzender der Gesellschafter der Trägergesellschaft, betonte, dass der neue Kurs schon vor der Fertigstellung Wirkung zeige. Man gewinne neue Mitarbeiter, das Vertrauen wachse, und Patienten entschieden sich wieder bewusster für die Versorgung vor Ort. Das Projekt war in der Bevölkerung lange umstritten.
Neue Osnabrücker Zeitung, 16. April 2024
Überschuss für die Kliniken Nordoberpfalz
In einer nach wie vor herausfordernden Gesamtlage für die deutschen Krankenhäuser setzen die Kliniken Nordoberpfalz (KNO) ihre positive wirtschaftliche Entwicklung fort. Dies zeigt unter anderem das vorläufige Jahresergebnis für das Geschäftsjahr 2025. Der kommunale Klinikverbund erwirtschaftete 2025 einen vorläufigen Jahresüberschuss von zirka 816.000 Euro – 2024 lag das Ergebnis noch bei -11,8 Millionen Euro. Im Vergleich zum Wirtschaftsplan ist das Ergebnis um 3,2 Millionen Euro besser. Positiv wirkten einige nicht notwendige Rückzahlungen, zum Beispiel von erhaltenen Energiehilfen, oder ungeplante Zuschläge, wie der befristete Rechnungszuschlag der Bundesregierung.
Oberpfalzecho.de, 1. April 2026
Geesthacht: Insolvenzverfahren aufgehoben
Das Amtsgericht Schwarzenbek (Kreis Herzogtum Lauenburg) hat das Insolvenzverfahren des Krankenhauses Geesthacht aufgehoben. Nach eigenen Angaben will sich die Klinik jetzt auf ihre neuen Fachbereiche konzentrieren: die Geriatrie, also Altersmedizin, Innere Medizin und die Psychiatrie mit ihren fünf Tageskliniken. Wegen finanzieller Schwierigkeiten hatte das Krankenhaus vor etwa fünf Monaten Insolvenz angemeldet. Im Rahmen der Umstrukturierung zur Fachklinik mussten mehrere Bereiche wie Geburtshilfe und Notaufnahme schließen.
NDR, 1. April 2026
VORSCHLÄGE DER FINANZKOMMISSION GESUNDHEIT
Wie die Ausgaben für Krankenhäuser sinken sollen
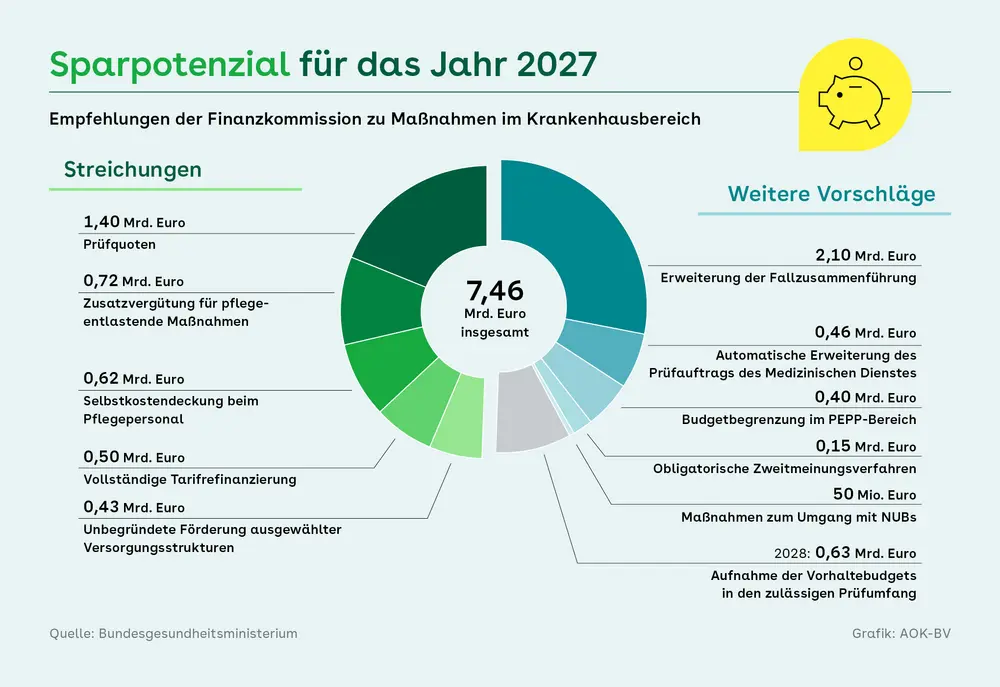
Bundesgesundheitsministerin Nina Warken will einen großen Teil der Vorschläge ihrer Finanzkommission Gesundheit umsetzen. Das geht aus dem Entwurf des Ministeriums zum GKV-Beitragsstabilitätsgesetz hervor. Das von der Bundesregierung eingesetzte Beratergremium hatte Ende März 66 Empfehlungen vorgelegt, mit denen die rasant steigende Ausgabendynamik in der gesetzlichen Krankenversicherung gestoppt werden kann, darunter elf Maßnahmen im Kliniksektor. Demnach könnten allein in der stationären Versorgung bereits 2027 knapp 7,5 Milliarden Euro eingespart werden – der Bereich hatte die gesetzliche Krankenversicherung (GKV) im Jahr 2025 mit Ausgaben von 111,4 Milliarden Euro belastet. Laut Gesetzentwurf will Warken nun die sogenannte Meistbegünstigungsklausel streichen, nach der sich die Preise für Klinikleistungen an der Kostensteigerung der Krankenhäuser orientieren können, auch wenn die GKV-Einnahmen langsamer steigen. Künftig soll entweder der Orientierungswert oder die Grundlohnrate maßgeblich sein; für die Jahre 2027 bis 2029 ist zudem ein Abschlag vorgesehen. Die Zuwächse beim Pflegebudget sollen an der Entwicklung der GKV-Einnahmen ausgerichtet und die vollständige Tarifrefinanzierung zurückgenommen werden. Zudem will das BMG die Prüfquoten für Abrechnungen anheben.
KRANKENHAUSREFORM
Der Kompromiss passiert den Bundesrat
Das Krankenhausreform-Anpassungsgesetz (KHAG) hat Ende März im Bundesrat seine letzte Hürde genommen. Trotz Bedenken verzichtete die Länderkammer auf die Anrufung des Vermittlungsausschusses. Im Gegenzug sicherte der Bund den Ländern in einer Protokollerklärung zu, die Folgen der Regelung zu Pflegepersonaluntergrenzen (PpUG) zu prüfen und gegebenenfalls anzupassen. Hintergrund ist, dass Kliniken künftig die PpUG in den am jeweiligen Standort vorhandenen pflegesensitiven Bereichen einhalten müssen, um Leistungsgruppen zugewiesen zu bekommen. Daneben senkt das Gesetz die Zahl der Leistungsgruppen, gestaltet die Zuweisung durch die Länder flexibler und lässt Ausnahmen länger sowie mehr (telemedizinische) Kooperationen zu. Wie in Nordrhein-Westfalen wird zudem der Rechtsschutz von Planungsentscheidungen gestärkt: So werden Klagen von Kliniken gegen Länderbescheide keine aufschiebende Wirkung haben.
WIRTSCHAFTLICHE LAGE DER KLINIKEN
Große Häuser wachsen weiter
Wirtschaftliche Schieflagen dominieren noch immer die Schlagzeilen im Kliniksektor – dennoch verbuchten die 50 größten Träger in Deutschland auch im Jahr 2024 ein ungebremstes Umsatzwachstum. Das zeigt das aktuelle Klinikranking der Fachzeitschrift „f&w“ und der Wirtschaftsprüfungsgesellschaft Curacon. Demnach haben die Häuser in diesem Marktsegment insgesamt rund zehn Prozent höhere Umsatzerlöse verzeichnet als im Jahr davor. Keine Bewegung gab es an der Spitze der kommunalen Häuser mit den BG-Kliniken, Vivantes und den Knappschaft Kliniken auf den ersten drei Plätzen. Auch bei den freigemeinnützigen Häusern hielten sich die Alexianer und Agaplesion auf Platz eins und zwei, während die Johanniter (zuvor Platz 5) die Barmherzigen Brüder von Platz drei verdrängten (Platz 4). Bei den Privaten führen wie im vergangenen Jahr Helios, Asklepios und Sana das Feld an. Die Daten der einhundert größten deutschen Krankenhäuser wurden aus Umfragen und Web-Recherchen erhoben. Dabei blieben Universitätskliniken außen vor.
Curacon/f&w

KOMMENTAR
Was militärische Konflikte für die Kliniken bedeuten
Beim Sanitätsdienst der Bundeswehr denken wir intensiv darüber nach, was wir aus dem Krieg gegen die Ukraine lernen müssen. Einiges ist bereits absehbar: In der Ukraine zeigt sich, dass Sanitätsfahrzeuge und Krankenhäuser unmittelbar angegriffen werden, mithin das Schutzzeichen „Rotes Kreuz“ keine Sicherheit bietet. Angesichts der neuen Drohnengefahr müssen wir mobile, geschützte Behandlungseinrichtungen und gesicherte Transportwege schaffen.
Im Kriegsfall stünde Deutschland vor der Aufgabe, sowohl Aufmarschgebiet als auch Logistikdrehscheibe und damit zugleich medizinisches Versorgungszentrum für die NATO zu sein. Dafür brauchen wir Vorbereitung, Kapazitäten und Ausstattung, außerdem klare Strukturen und geregelte Zuständigkeiten. Zudem werden die Kliniken durch die Vielzahl von Patienten und die Komplexität der Verwundungen sowie Erkrankungen herausgefordert werden. Denn nach einer sanitätsdienstlichen Versorgung im Einsatzgebiet und militärischem Patiententransport nach Deutschland werden Verwundete überwiegend in zivile Krankenhäuser gebracht, da die Bundeswehrkrankenhäuser nach wenigen Tagen überlastet wären. Insgesamt müssen planerisch 15.000 Betten zur Verfügung stehen. Das ist nur ein kleiner Teil der Gesamtkapazitäten in Deutschland, doch die Einrichtungen müssen in der Lage sein, auch hochkomplexe Verletzungen zu behandeln. Rückgrat der klinischen Versorgung bilden deshalb die Universitäts- und BG-Kliniken.
Insgesamt zeigt sich: Gesundheitsversorgung in einer solchen Lage ist eine gesamtgesellschaftliche Aufgabe! Dabei müssen wir das gesamte Gesundheitswesen resilienter gestalten, als es jetzt ist: personell, materiell, infrastrukturell. Das ist zusätzlicher Aufwand – aber von einer resilienten Versorgung kann unser Land auch im Frieden, in Katastrophenlagen oder bei der nächsten Pandemie profitieren.
KRANKENHAUSPLANUNG
Länder setzen Krankenhausreform um
Die Länder Baden-Württemberg und Sachsen haben im Zuge der Aufstellung ihrer Krankenhauspläne die neuen Leistungsgruppen umgesetzt und damit die bisherige Rahmenplanung nach Fachabteilungen abgelöst. Die Leistungsgruppen sind an bundesweit einheitliche Qualitätskriterien geknüpft. Je komplexer die Leistung, desto höher die Anforderungen und desto stärker die Konzentration auf spezialisierte Häuser. Damit soll die Versorgungsqualität nachhaltig gestärkt werden. Zudem erhält die Bedarfsanalyse ein größeres Gewicht. Der künftige Versorgungsbedarf soll systematisch berücksichtigt werden. Während in Sachsen vorerst nur ein „Zielbild“ nach diesen Kriterien für den neuen Krankenhausplan 2026 verabschiedet wurde, der erst ab nächstem Jahr gilt, ist in Baden-Württemberg die Umstellung auf die neue Planungssystematik anhand von Leistungsgruppen bereits erfolgt.
QUALITÄTSSICHERUNG
Wann Hebammen Geburten leiten dürfen
Der Gemeinsame Bundesausschuss (G-BA) hat Anforderungen an Strukturen und Prozesse von Geburten im Krankenhaus geregelt, die unter der Leitung von Hebammen stehen. Die neue Richtlinie regelt unter anderem, unter welchen medizinischen Voraussetzungen Hebammen oder Entbindungshelfer Geburten leiten dürfen und wann sie einen Arzt oder eine Ärztin hinzuziehen müssen. In die Entwicklung waren die Berufsverbände der Hebammen eingebunden. Für mehr Qualität in der Geburtshilfe sorgt unterdessen auch die sinkende Zahl der Standorte. Dadurch steigt die Anzahl der Geburten pro Standort, was vor dem Hintergrund der höheren Erfahrungen in den Teams einen besseren Umgang bei Risikogeburten erlaubt. So sollten mindestens 500 Geburten pro Standort und Jahr als absolute Untergrenze angesehen werden.
Zurzeit gibt es in Deutschland 578 Krankenhäuser mit Entbindungsstation, damit ging ihre Zahl seit 1991 um 51,3 Prozent zurück. Bei den Fachabteilungen für Frauenheilkunde und Geburtshilfe betrug das Minus im gleichen Zeitraum 40,5 Prozent. Die Mütter- und Kindersterblichkeit in den nordischen Ländern Europas liegt nach aktuellen OECD-Daten teilweise deutlich niedriger als in Deutschland. In Ländern wie Schweden, Finnland oder Norwegen sind stark zentralisierte Versorgungsstrukturen mit mehreren tausend Geburten pro Standort die Regel. Zudem ist in Deutschland ist die Zahl der Geburten seit 1991 um 18,4 Prozent gesunken.
DIGITALISIERUNG
Online-Services ergänzen die Versorgung
Elf Kliniken aus dem Saarland und Rheinland-Pfalz haben mit dem „Gesundheitsportal Südwest“ eine gemeinsame digitale Plattform zur Planung von Klinikaufenthalten eingeführt. Wie die Saarländische Krankenhausgesellschaft (SKG) mitteilt, soll das Portal Patientinnen und Patienten nach einer Registrierung ermöglichen, Termine online zu buchen, Informationen einzusehen und medizinische Dokumente digital zu übermitteln. Zugangsdienste wie die Online-Terminbuchung haben sich auch bei anderen Häusern gut etabliert, so etwa beim Berliner Klinikverbund Vivantes. Nach Angaben des Unternehmens nutzen Patientinnen und Patienten dort zunehmend auch Instrumente, die Orientierung geben, bevor sie eine Rettungsstelle aufsuchen oder medizinische Hilfe benötigen. Neue Impulse soll zudem das von der Bundesregierung geplante Digital-Gesetz geben. Unter anderem ermöglicht es Einrichtungen wie Hochschulambulanzen und Psychiatrischen Institutsambulanzen, telemedizinische Leistungen anzubieten.
Veranstaltungen
6. und 7. Mai 2026 – Gesundheitskongress des Westens, Köln
Produktivität freisetzen – Ambitionen leben!
7. Mai 2026 – 9. Heidelberger Forum Gesundheitsversorgung, Heidelberg
Auf Gesundheit setzen – digital, nachhaltig und partnerschaftlich!
1. und 2. Juni 2026 – Green Hospital Excellence Forum, Frankfurt
Das Event für Klimaneutralität im Gesundheitswesen
Personalien

Vorstandsvorsitzender Sana Kliniken
Thomas Lemke wurde als Vorstandsvorsitzender der Sana Kliniken wiedergewählt. Damit führt der 56-Jährige den privaten Klinikträger mit Hauptsitz in Ismaning bei München für weitere fünf Jahre. Lemke steht bereits seit 2017 an der Spitze des Konzerns, der 2024 mit seinen 50 Krankenhäusern einen Umsatz von 3,6 Milliarden Euro erwirtschaftet hat. Zuvor hatte Lemke zehn Jahre als dessen Finanzvorstand fungiert. Neben seiner Tätigkeit als CEO der Sana Kliniken engagiert er sich auch als Vizepräsident der Deutschen Krankenhausgesellschaft (DKG).

Vorstandsvorsitzender des Bundesverbandes Managed Care

Vorstandsvorsitzende des AOK-Bundesverbandes
Die Mitgliederversammlung des Bundesverbandes Managed Care (BMC) hat Prof. Dr. Lutz Hager im Amt des Vorstandsvorsitzenden bestätigt. Hager ist Professor für Management im Gesundheitswesen an der SRH Fernhochschule und führt den BMC seit 2022. Zuvor war er unter anderem langjähriger Geschäftsführer der IKK Südwest. Als stellvertretende Vorstandsvorsitzende wurden außerdem Dr. Carola Reimann, Vorstandsvorsitzende des AOK-Bundesverbandes, und PD Dr. Ursula Hahn vom OcuNet Verbund gewählt.

Minister für Arbeit, Soziales, Gesundheit und gesellschaftlichen Zusammenhalt des Landes Brandenburg
René Wilke ist neuer Minister für Arbeit, Soziales, Gesundheit und gesellschaftlichen Zusammenhalt des Landes Brandenburg. Der 41-jährige SPD-Politiker folgt im Amt auf Britta Müller (parteilos, zunächst BSW). In der bundesweit ersten Koalition von SPD und BSW war Wilke für das Innenressort zuständig. Die Koalition zerbrach indes Anfang 2026 unter anderem aufgrund von Austritten aus der BSW-Fraktion. Von 2014 bis 2016 war er in der Fraktion der Partei Die Linke im Brandenburger Landtag für Gesundheit und Pflegepolitik sowie für Haushalt und Finanzen zuständig. Zudem war er von 2018 bis 2025 Oberbürgermeister von Frankfurt (Oder).
BEVÖLKERUNGSSCHUTZ IM KRISENFALL
„Bedingt resilient“ – die Berliner Lektion
Ein Anschlag auf eine Berliner Stromleitung zeigte Anfang 2026, wie schlecht die Hauptstadt Angriffe wie diese parieren kann. Am 3. Januar kam es im Südwesten der Stadt zu einem Blackout ganzer Stadtteile – mit 45.000 Haushalten ohne Strom, auch Krankenhäuser und Pflegeheime waren betroffen. In der Nacht auf den 5. Januar hatte die Senatsverwaltung die Großschadenslage ausgerufen und am folgenden Tag Amtshilfe bei der Bundeswehr beantragt. Erst am 9. Januar war die Versorgung wiederhergestellt. „Bedingt resilient“ lautete denn auch wenige Wochen später das Fazit eines Arbeitspapiers der Bundesakademie für Sicherheitspolitik zum Thema. Denn das Scheitern hat Methode: In Deutschland existiert ein komplexes Hilfeleistungssystem mit vielen Akteuren und geteilten Kompetenzen. Der Bund verantwortet die Verteidigung und den Zivilschutz. Alle übrigen Aufgaben, so die allgemeine Gefahrenabwehr und der Katastrophenschutz, liegen in der Zuständigkeit der Länder. Sie werden dabei vom Bund unterstützt, doch dieser kann bei nationalen Lagen erst auf Ersuchen der Länder koordinierend tätig werden. Gleichzeitig fungieren die Länder als Verbindungsglied zwischen Bund und Kommunen, die wiederum für Brandschutz, Rettungsdienst und Katastrophenschutz zuständig sind – und zwar so lange, bis sie Hilfe anfordern. Mit diesem föderalen Modell geht Deutschland einen Sonderweg: Die meisten anderen Staaten setzen beim Bevölkerungsschutz auf kompakte Strukturen und zentrale Koordination.

STRUKTUREN FÜR EINE STARKE KLINIKLANDSCHAFT
„Resilienz entsteht entlang der Versorgungskette“
Mitglied des Deutschen Bundestages (CDU), dort im Ausschuss für Gesundheit der Berichterstatter der CDU/CSU-Fraktion für Gesundheit und Verteidigung
Foto: Niclas Brosthaus TonicWie steht es um die Krisen- und Katastrophen-Resilienz im deutschen Gesundheitssystem?
Das Gesundheitssystem ist ein zentraler Teil unserer nationalen Sicherheitsarchitektur. Pandemien, Extremwetterlagen, hybride Bedrohungen oder mögliche Angriffe auf kritische Infrastruktur zeigen, wie eng Gesundheit und Sicherheit miteinander verbunden sind. Deutschland verfügt über ein leistungsfähiges System mit engagierten Beschäftigten und einer starken Krankenhauslandschaft. Gleichzeitig hat sich gezeigt, dass wir Krisen- und Katastrophenresilienz strategischer aufstellen müssen. Gesundheitssicherheit ist keine reine Gesundheitspolitik. Sie ist Teil der nationalen Sicherheit.
Wie könnte die Sicherheit gewährleistet werden?
Das Thema gehört ins Zentrum staatlichen Handelns. Gesundheitssicherheit muss Chefsache werden und im Kanzleramt verankert sein. In dem aktuell etablierten Nationalen Sicherheitsrat muss das Bundesministerium für Gesundheit dauerhaft vertreten sein. Denn dort liegt das fachliche Know-how. Gleichzeitig braucht es eine übergreifende strategische Steuerung, die Gesundheit, Innenpolitik, Verteidigung und Katastrophenschutz zusammenführt. Krankheitserreger, Terroristen und Aggressoren interessieren sich nicht für Ressortzuständigkeiten.
Gibt es dabei besondere Schwerpunkte oder Herausforderungen?
Ein wichtiger Baustein ist eine nationale Lagekoordination für die zivile Gesundheitsversorgung in Krisen. Bund, Länder, Bundeswehr, Katastrophenschutz und Krankenhäuser müssen enger zusammenarbeiten und klare Abläufe für den Ernstfall entwickeln. Gerade die zivil-militärische Zusammenarbeit wird dabei an Bedeutung gewinnen. Neben Strukturen geht es um Fähigkeiten. Deutschland und Europa müssen Kompetenzen bei der Entwicklung von Impfstoffen und Antibiotika stärken und sich besser auf biologische Bedrohungen vorbereiten. Ebenso wichtig sind robuste Produktionskapazitäten für medizinische Güter und stabile Lieferketten. Gesundheitliche Resilienz entsteht entlang der gesamten Versorgungskette.
Die Bundesregierung arbeitet an einem Gesundheitssicherheitsgesetz: Wo sehen Sie hier zentrale Aufgaben und Zuständigkeiten?
Es ist sehr zu begrüßen, dass Bundesgesundheitsministerin Nina Warken das Gesundheitssicherheitsgesetz noch im ersten Halbjahr ins parlamentarische Verfahren bringen will. Das ist ein wichtiger Schritt für mehr Klarheit bei Zuständigkeiten und für eine bessere Koordination im Krisenfall.
Fünf Prozent des BIP sollen in Verteidigung fließen. Wären aus dem entsprechenden Sondervermögen nicht auch resilientere Strukturen in der Gesundheitsversorgung zu finanzieren?
Wenn Deutschland künftig deutlich mehr in seine Sicherheit investiert, muss Gesundheitssicherheit mitgedacht werden. Resiliente Krankenhäuser, strategische Produktionskapazitäten oder Forschung zu Impfstoffen und Antibiotika sind Teil unserer Sicherheitsvorsorge. Deshalb ist es wichtig, dass Mittel aus dem Sondervermögen auch in widerstandsfähigere Strukturen der Gesundheitsversorgung fließen. Wer Sicherheit ernst meint, muss Gesundheitssicherheit mitdenken.