Die dritte Säule der Krankenhausfinanzierung
Seit der Einführung der dualen Finanzierung im Jahr 1972 mit dem Krankenhausfinanzierungsgesetz (KHG) teilen sich Krankenkassen und Bundesländer die Finanzierung von Investitionen im Krankenhausbereich – theoretisch: Während Betriebskosten von den Krankenkassen getragen werden, sollen die Bundesländer Investitionen finanzieren. Doch die Länder haben ihr Engagement immer weiter zurückgefahren und der Bund hat sich seit einigen Jahren als dritter Geldgeber etabliert. Zudem sind seit Beginn der Coronapandemie Milliarden an Steuermitteln in einen Sektor geflossen, der schon vorher reformbedürftig war. Wie bereits vor Corona prägen auch danach kleinteilige und ineffiziente Strukturen die stationäre Versorgung. Die Fallzahlen bleiben niedrig, der Investitionsstau steigt. Unterdessen drohen die Bundesländer, die Krankenhausreform ins Nichts laufen zu lassen.
KRANKENHAUSFINANZIERUNG IN DER KRISE
Die dritte Säule der Krankenhausfinanzierung
Die Ausgaben für Krankenhäuser sind nicht nur ein Problem für die Beitragszahlenden, die Finanzierung gilt längst als ordnungspolitisches Fiasko. Öffentliche Diskussionen drehen sich zumeist um die Finanzierung der Betriebskosten – ein reelles Problem ist jedoch auch die Investitionskostenfinanzierung durch die Bundesländer.
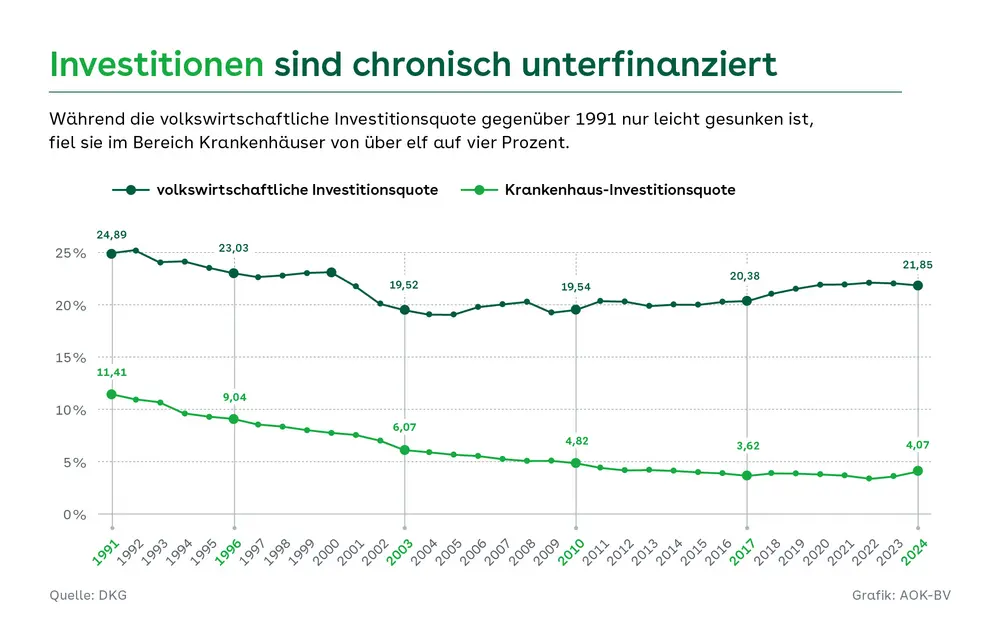
Kaum eine Woche vergeht ohne publikumswirksame Übergabe von Förderbescheiden an Krankenhäuser, doch der Eindruck täuscht. Nach Angaben der Deutschen Krankenhausgesellschaft (DKG) zahlten die Bundesländer ihren Kliniken im Jahr 2024 zwar 4,24 Milliarden Euro für Investitionen in Gebäude oder Infrastruktur – ein nominales Plus gegenüber dem Jahr davor –, aber noch immer zu wenig. Der jährliche Investitionsbedarf lag im Kliniksektor schon 2023 bei 6,51 Milliarden, von denen die Länder nur 3,89 Milliarden übernahmen. Die Quintessenz der aktuellen „Bestandsaufnahme zur Krankenhausplanung und Investitionskostenfinanzierung“ der DKG: In fast allen Bundesländern stehen den Krankenhäusern heute real deutlich geringere Fördermittel zur Verfügung als vor 30 Jahren. Die Wirtschaftsprüfungsgesellschaft Curacon ermittelte allein für den Zeitraum von 2014 bis 2022 eine kumulierte Deckungslücke von 29 Milliarden Euro.
Der Bund investiert Milliardensummen
Während die Länder – die eine Säule der Krankenhausfinanzierung – ihre Pflichten auf die leichte Schulter nehmen, stemmen vor allem die Beitragszahlenden die immer höheren Kosten. Zwischen 2020 und 2024 stiegen die jährlichen Ausgaben der gesetzlichen Krankenversicherung für stationäre Krankenhausbehandlungen der amtlichen Statistik zufolge von 81,55 Milliarden auf 102,21 Milliarden Euro und waren damit ein wesentlicher Treiber der Beitragserhöhungen. Die andere Säule schultert also zunehmend höhere Belastungen.
Zusätzlich werden Versicherte als Steuerzahler beansprucht, denn der Bund sprang den Kliniken in der Krise zur Seite: Einer Aufstellung des Bundesrechnungshofes zufolge erhielten die Häuser in den ersten drei Jahren der Pandemie (2020 bis 2022) insgesamt 21,5 Milliarden Euro an Freihaltepauschalen beziehungsweise Versorgungsaufschlägen und anschließend (2023 und 2024) noch einmal fünf Milliarden Euro an Energiehilfen zusätzlich aus Steuermitteln. Weitere Gelder gab es demnach für Covid-19-Testungen (2,9 Milliarden Euro), coronabedingte Mehrkosten (1,1 Milliarden Euro) und zusätzliche Intensivbetten (0,7 Milliarden Euro). Dazu kamen Programme zur Förderung der Digitalisierung, der Kinder- und Jugendmedizin und der Geburtshilfe. So zahlte der Bund als neue dritte Säule – wenngleich nicht originär zuständig – in diesen Jahren mindestens 31,2 Milliarden Euro während die Länder nur einen Betrag von 18,1 Milliarden Euro beitrugen.
Für das laufende Jahr (2026) erhalten die Häuser aus dem Sondervermögen Infrastruktur des Bundes zudem weitere vier Milliarden Euro, um die Lücke bei den sogenannten Sofort-Transformationskosten zu schließen. Viele der hierin angesprochenen Probleme rühren aus bekannten Defiziten in den Versorgungsstrukturen.
Transformationsfonds – Effekte drohen zu verpuffen
Für den 50 Milliarden Euro schweren Transformationsfonds zur Modernisierung der Kliniklandschaft forderten die Länder schon im März 2025, dass sie die Mittel auch für den Bestandserhalt verwenden dürfen. Damit drohen die erhofften finanziellen Effekte zu verpuffen, warnte nun das RWI - Leibnitz-Institut für Wirtschaftsforschung Anfang Februar: Durch die Verwässerung der Fördertatbestände könnten rund 15 Prozent des Fonds zweckentfremdet werden. Der zweckgemäße Einsatz der Mittel könnte dagegen die Ausgaben der gesetzlichen und privaten Krankenversicherungen zusammen um fast neun Milliarden Euro jährlich senken, heißt es in der Studie. Allein für die GKV-Mitglieder gehe es dabei um 0,4 Prozentpunkte Beitragssatz.
PRESSEECHO
Schutzschirmverfahren aufgehoben
Die Kreiskliniken Dillingen-Wertingen gGmbH schließen das Schutzschirmverfahren erfolgreich ab. Wie das Amtsgericht Nördlingen mitteilt, wurde das Verfahren nach rechtskräftiger Bestätigung des Insolvenzplans zum 31. Januar 2026 aufgehoben. Die Klinik kann damit aus rechtlicher Sicht den Neustart vollziehen. Im Dezember 2025 hatten die Gläubiger den Weg dafür freigemacht. Sie stimmten dem Insolvenzplan ohne Gegenstimmen zu. Das Team rund um Sanierungsgeschäftsführer Maximilian Pluta hatte den Insolvenzplan erstellt und im Jahr 2025 wichtige Sanierungsmaßnahmen bei den Kreiskliniken umgesetzt. Pluta ist planmäßig Ende Januar aus der Geschäftsführung ausgeschieden.
Donauwörther Zeitung, 4. Februar 2026
Zentrum für moderne Herzmedizin
Moderne Diagnostik, schnellere Terminvergaben, enge Verzahnung von ambulanter und stationärer Versorgung: Herzpatienten sollen am Klinikum Chemnitz fortan besser medizinisch betreut werden. Dazu ist für rund 70 Millionen Euro ein neues kardiologisches Zentrum eingerichtet worden. Dort finden sich alle Leistungen, von einer Notfalleinheit – der sogenannten Chest Pain Unit – über sechs neue Herzkatheterlabore und MRT bis hin zu einer Intensiv- und vier Normalstationen. Das Klinikum Chemnitz zählt neben den Universitätskliniken Dresden und Leipzig zu den Maximalversorgern in Sachsen. Das Land hat rund 47,3 Millionen Euro beigesteuert.
Lausitzer Rundschau, 31. Januar 2026
Lübeck: Neubau für Sana Kliniken
Der Neubau der Sana Kliniken in Lübeck kann starten. Das Land hat den Weg für die finanzielle Förderung des Großprojekts freigemacht. 180 Millionen Euro sollen aus dem Investitionsprogramm für Krankenhäuser in die Hansestadt fließen. Schleswig-Holsteins Gesundheitsministerin Kerstin von der Decken (CDU) hat dies Ende Januar bekannt gegeben. Mit dem Geld soll in der Kronsforder Allee ein Ersatzneubau für den bisherigen, gänzlich veralteten Klinik-Teil aus den 1980er-Jahren errichtet werden. Das Projekt wird schon seit mehr als fünf Jahren geplant. Die Förderung durch das Land war bislang allerdings unsicher. Jetzt soll das Geld über mehrere Jahre gestreckt ausgezahlt werden.
Lübecker Nachrichten, 28. Januar 2026
BESCHÄFTIGUNG IN KRANKENHÄUSERN
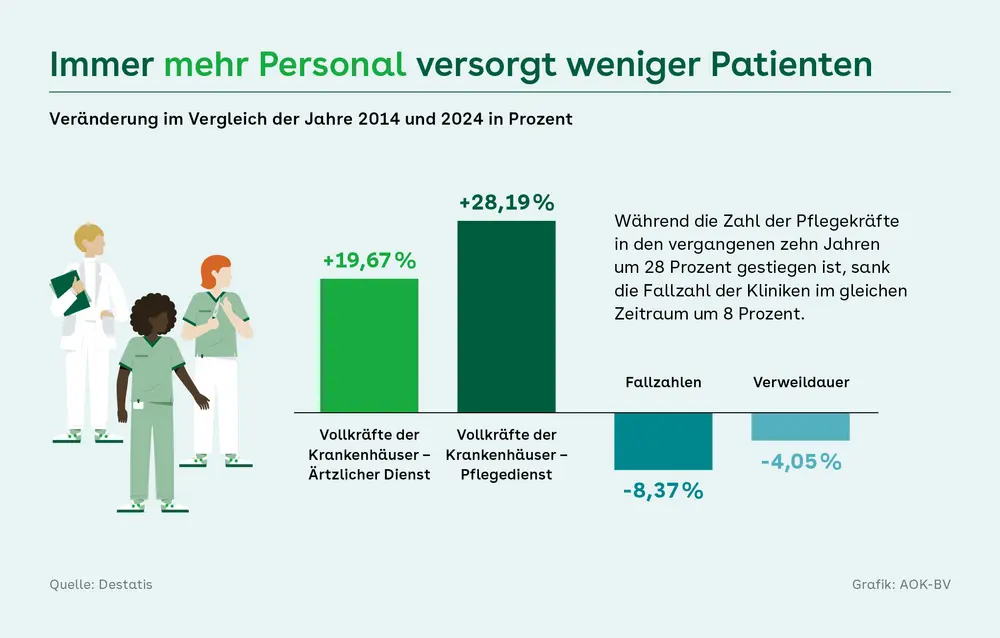
Aufwärtstrend trotz sinkendem Bedarf
Obwohl in den deutschen Kliniken deutlich weniger Patientinnen und Patienten behandelt werden als vor der Pandemie, haben die Krankenhäuser in den letzten Jahren viel Personal aufgebaut. Nach Angaben des Statistischen Bundesamtes (Destatis) arbeiteten im Jahr 2024 in Vollzeit umgerechnet 180.418 Menschen im Ärztlichen Dienst der Krankenhäuser – das sind 19,67 Prozent mehr als noch im Jahr 2014. Ähnlich sieht es beim Pflegepersonal in den Kliniken aus. Hier arbeiteten auf Vollkräfte gerechnet im Jahr 2024 sogar 28,19 Prozent mehr Menschen als noch zehn Jahre zuvor. Die Zahl der stationär behandelten Patientinnen und Patienten lag hingegen mit 17,5 Millionen im Jahr 2024 um 8,37 Prozent niedriger als noch 2014. Und auch bei der Verweildauer ging es nach unten. Lagen Patientinnen und Patienten im Jahr 2014 noch durchschnittlich 7,4 Tage im Krankenhaus, waren es 2024 nur noch 7,1 Tage – eine Reduktion um 4,05 Prozent.
WIRTSCHAFTLICHE LAGE DER KLINIKEN
Zahl der Insolvenzen geht zurück
Im Jahr 2025 haben 26 Standorte von Krankenhäusern ein Insolvenzverfahren angemeldet. Das zeigen aktuelle Zahlen der Deutschen Krankenhausgesellschaft (DKG). Damit ist die Zahl der Verfahren gegenüber 2024 (30 Standorte) und 2023 (34 Standorte) leicht gesunken. Wie bisher befanden sich auch 2025 die meisten insolventen Häuser (13) in freigemeinnütziger Trägerschaft, acht waren kommunale Kliniken, fünf private. Nur zwei dieser Häuser wurden bereits geschlossen, einige mussten Fachabteilungen von der Versorgung abmelden.
FINANZIERUNG DER PFLEGE
Pflegebudget setzt falsche Anreize
Die 2020 eingeführte Selbstkostendeckung in der Pflege verschärft den Wettbewerb um Personal, treibt die Ausgaben für Kliniken in die Höhe und erschwert die Budgetverhandlungen. Das ist die Bilanz einer aktuellen Analyse des Wissenschaftlichen Instituts der AOK (WIdO) zu Effekten des sogenannten Pflegebudgets. Demnach ist die Zahl der Beschäftigten zwischen 2019 und 2024 um mehr als 50.000 auf rund 350.600 gestiegen und damit um 3,4 Prozent pro Jahr. Das Plus betreffe jedoch zu 75 Prozent Pflegehilfskräfte. Die Zahl der Pflegefachkräfte nahm lediglich um zehn Prozent zu. Die fachspezifischen Personalvorgaben für Pflegekräfte auf den Stationen wurden laut der empirischen Analyse trotz des Personalaufbaus häufig verfehlt – 2022 und 2023 war dies in rund 15 Prozent, 2024 noch in 14,3 Prozent der Schichten der Fall. Gleichzeitig stiegen die Kosten für Pflege. Das Volumen des Pflegebudgets erhöhte sich seit 2019 von 19,4 Milliarden auf zuletzt knapp 28,2 Milliarden (2025). Die Budgetverhandlungen zwischen Kassen und Kliniken haben sich damit deutlich verlangsamt.

INTERVIEW
„Ich erwarte von den Ländern, dass sie ihren Aufgaben nachkommen“
Mitglied der SPD-Fraktion im Deutschen Bundestag, Mitglied im Haushaltsausschuss des Bundestages und stellvertretendes Mitglied im Gesundheitsausschuss
Foto: SPD/Susie KnollBlickpunkt Klinik: Was hat den Haushaltsausschuss des Deutschen Bundestages bewogen, beim Bundesrechnungshof einen Bericht über die Hilfen für Krankenhäuser in der Coronapandemie anzufordern?
Svenja Stadler: Wir fordern als Haushaltsausschuss Berichte beim Bundesrechnungshof an, um unserer Kontrollfunktion gerecht zu werden. Wenn wir den BRH bitten, entsprechende Berichte zu erstellen, wird dieser mögliche Veränderungen aufzeigen, die wir dann wiederum bei zukünftigen Gesetzgebungsprozessen im parlamentarischen Verfahren aufgreifen. Die Coronapandemie hat die Krankenhäuser und den Staat an sich vor außergewöhnliche Herausforderungen gestellt. Wenn wir uns jetzt in verschiedenen Bereichen angucken, was seinerzeit wie gelaufen ist, tun wir das, um beim nächsten Mal in einer ähnlichen Situation Dinge besser machen zu können.
Wie bewertet der Haushaltsausschuss die Entwicklung, dass die Länder sich seit Jahren aus der Investitionskostenfinanzierung der Krankenhäuser zurückziehen?
Die Entwicklung sehe ich äußerst kritisch. Diejenigen, die dafür zuständig sind, sollten die Verantwortung tragen, in der Gegenwart wie in der Zukunft. Ich erwarte von den Ländern, dass sie ihren Aufgaben nachkommen, und ich erwarte von den Klinikbetreibern, dass sie als eigenverantwortliche Unternehmen vernünftig handeln.
Muss der Bund sein finanzielles Engagement bei den Kliniken als Daueraufgabe betrachten?
Der Bund kann und sollte die Länder in schwierigen Situationen punktuell und zielgenau unterstützen, es sollte aber gerade keine Daueraufgabe werden. Dies ist vor dem Hintergrund der angespannten Haushaltslage des Bundes, die sich bei der Aufstellung der Haushalte für 2027 und 2028 noch stärker zeigen wird als bisher, auch gar nicht möglich: Die Verschuldung des Bundes ist höher als die aller Länder zusammen. Punktuelle Unterstützung ja, ebenso Unterstützung für Modernisierungen und Digitalisierung wie aktuell mit Mitteln aus dem Sondervermögen – aber eben keine dauerhaften Finanzierungen durch den Bund.
INFEKTIONSKRANKHEITEN
Initiativen gegen Sepsis
Die Sepsis, eine Überreaktion des Immunsystems auf eine Infektion, zieht in Deutschland jährlich etwa 75.000 Todesfälle nach sich – viele davon vermeidbar. Um die Versorgung über Sektorengrenzen hinweg zu verbessern, fördert der Innovationsausschuss beim Gemeinsamen Bundesausschuss jetzt das Projekt „optiSEP“. Ziel ist es, die Sepsisversorgung über Rettungsdienst, Klinik und Rehabilitation hinweg zu verbessern – mithilfe digital verknüpfter Routinedaten aus allen Phasen der Behandlung. Das Konsortium arbeitet unter der Führung der Universitätsmedizin Leipzig, Projektstart ist im September 2026. Bereits Anfang dieses Jahres hat auch das neue Qualitätssicherungsverfahren „Diagnostik und Therapie der Sepsis“ (QS Sepsis) den bundesweiten Regelbetrieb aufgenommen. Das Verfahren soll vor allem die Prävention und Diagnostik verbessern.
ONKOLOGISCHE VERSORGUNG
Bessere Überlebenschancen bei Krebs
Die Überlebenschancen von Krebspatientinnen und -patienten sind in den vergangenen zwanzig Jahren gestiegen. Wie das Statistische Bundesamt (Destatis) anlässlich des Weltkrebstages am 4. Februar 2026 mitteilte, steigt zwar infolge des demografischen Wandels die absolute Zahl der krebsbedingten Todesfälle. So sind im Jahr 2024 etwa 230.400 Menschen in Deutschland an Krebs gestorben und damit 10,1 Prozent mehr als zwanzig Jahre zuvor (2004: 209.300). Die Krankheit führt aber gerade bei Menschen im jüngeren und mittleren Alter seltener zum Tod als noch 2004. Als Ursachen für den Rückgang der altersstandardisierten Sterblichkeit vermutet Destatis bessere Behandlungsmethoden, Möglichkeiten zur Früherkennung und Prävention. In dem Zeitraum haben sich indes auch die Versorgungsstrukturen verbessert: Mindestmengen für mehrere onkologische Indikationen sorgen bei vielen Krebsoperationen für die Bündelung komplexer Eingriffe an spezialisierten Zentren, seit 2025 auch im Bereich der häufigen Brust- und Lungenkrebserkrankungen.
ORGANSPENDE
Die Politik bleibt gespalten
Die Zahl der Organspender ist im vergangenen Jahr gestiegen. Wie die Deutsche Stiftung Organtransplantation (DSO) mitteilte, erhöhte sich die Zahl mit 985 Spenden gegenüber 2024 um 32 und erreichte damit den höchsten Stand seit dem Jahr 2012. Trotz insgesamt mehr als 3.256 Organtransplantationen in Deutschland warteten zum Jahresende etwa 8.200 Menschen auf ein Spenderorgan. Um die Versorgung zunächst im Bereich der Lebendspenden zu verbessern, will die Bundesregierung Überkreuz-Lebendnierenspenden zwischen unterschiedlichen Paaren und anonyme Nierenspenden zulassen, sich beim generellen Umgang mit postmortalen Spenden aber zurückhalten. In der Diskussion über die vom Bundesrat vorgeschlagene Widerspruchslösung, nach der Menschen bis zu ihrem Widerspruch als Spender gelten, sprach sich der CSU-Bundestagsabgeordnete und promovierte Mediziner Stephan Pilsinger dagegen aus – und brachte die Möglichkeit der Organspende nach Herz-Kreislauf-Tod ins Gespräch. Bisher können in Deutschland nur nach dem Hirntod Organe entnommen werden.
Veranstaltungen
12. und 13. März 2026 – GQMG-Jahrestagung, Köln
Motto: Impulse für morgen – Qualitätsmanagement im Wandel
19. und 20. März 2026 – DRG-Forum, Berlin
Der Leitkongress für mehr als 2.300 Entscheider aus Krankenhäusern, Politik, Wirtschaft, Verbänden und Wissenschaft
21. bis 23. April 2026 – DMEA, Berlin
Connecting Digital Health – das führende Event für Akteure der Digitalen Gesundheitswirtschaft
Personalien

Präsidentin der Deutschen Krebshilfe
Rita Schmutzler ist neue Präsidentin der Deutschen Krebshilfe. Die habilitierte Gynäkologin und Onkologin, die bis 2025 das Zentrum Familiärer Brust- und Eierstockkrebs der Uniklinik Köln leitete, wurde vom Stiftungsrat und vom Vorstand der gemeinnützigen Organisation gewählt. Sie repräsentiert die einflussreiche Stiftung nun für fünf Jahre in der Öffentlichkeit – eine Aufgabe, die zuvor die Violinistin Anne-Sophie Mutter innehatte. Schmutzler will sich für eine stärkere Vernetzung von Versorgungsstrukturen, mehr Datennutzung und bessere Krebsprävention einsetzen.

Präsident des Kuratoriums Deutsches Krankenhausinstitut

Geschäftsführerin, Deutsches Krankenhausinstitut (GmbH)
Dr. Stephan Pantenburg ist neuer Präsident des DKI-Kuratoriums (Deutsches Krankenhausinstitut). Der langjährige Geschäftsführer katholischer Krankenhäuser aus Ostwestfalen hat am 1. Januar 2026 Wolfgang Pföhler abgelöst, der nach 13 Jahren im Amt nicht mehr kandidierte. Ebenfalls zum Jahreswechsel hat Sigrun Lauermann die Geschäftsführung der Deutsches Krankenhausinstitut GmbH übernommen. Die Bildungs- und Branchenexpertin leitete zuletzt die Rhein-Mosel-Akademie in Andernach. Sie folgt auf Gabriele Gumbrich, die sich nach über 31 Jahren in den Ruhestand verabschiedete.

Hauptgeschäftsführer bvitg
Sascha Raddatz hat die Geschäftsführung des Bundesverbandes Gesundheits-IT (bvitg) und der dazugehörigen Service-Gesellschaft übernommen. Er löst damit Melanie Wendling ab. Raddatz war zuletzt als Bereichsleiter Politik & Kommunikation beim bvitg. Zuvor hatte er neben und nach seinem Studium in unterschiedlichen Funktionen im Deutschen Bundestag gearbeitet.
INVESTITIONSFÖRDERUNG
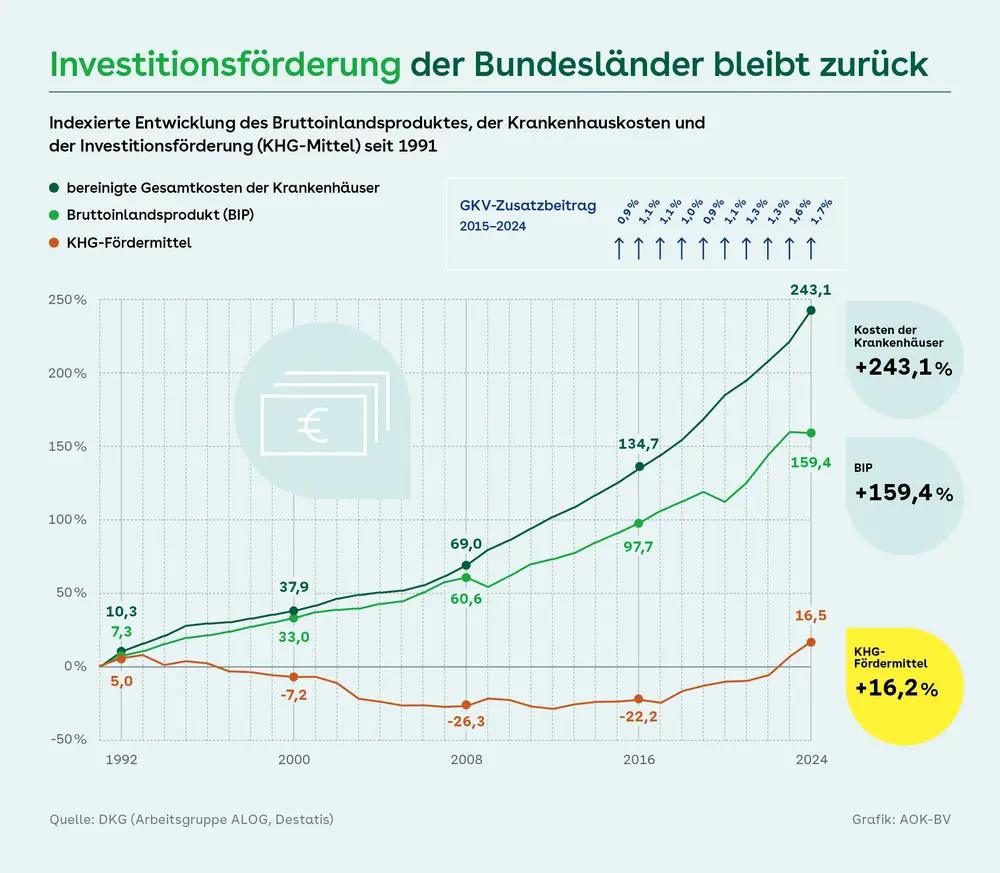
Bilanz: Trotz nominaler Steigerung im Minus
In den vergangenen Jahren haben die Bundesländer ihre Investitionsmittel für Krankenhäuser erhöht. Die Summe der sogenannten KHG-Fördermittel kletterte von 2,76 Milliarden Euro im Jahr 2017 zunächst auf 3,43 Milliarden Euro im Jahr 2022 und stieg zuletzt (2024) auf 4,24 Milliarden Euro. Das geht aus der „Bestandsaufnahme zur Krankenhausplanung und Investitionsfinanzierung in den Bundesländern“ der Deutschen Krankenhausgesellschaft (DKG) hervor. Aus langfristiger Perspektive bleibt die Entwicklung jedoch deutlich hinter derjenigen relevanter Parameter im Krankenhaussektor zurück: Während das Bruttoinlandsprodukt seit 1991 nominal um 159,4 Prozent gewachsen ist, stiegen die Kosten der Krankenhäuser (nominal) um 243,1 Prozent. Die Förderbeiträge der Bundesländer legten im selben Zeitraum nur um 16,5 Prozent zu. Die Bilanz der DKG: Unter Berücksichtigung der Geldwertentwicklung entspricht der reale Wert der KGH-Gesamtfördermittel des Jahres 2024 nur noch 60,5 Prozent der entsprechenden Gelder des Jahres 1991.
KRANKENHAUSFINANZIERUNG IN DER KRISE
„Eine neue Zeitrechnung in der Investitionsfinanzierung“
Geschäftsführer der Allianz kommunaler Großkliniken (AKG)
Foto: AKGDie wirtschaftliche Tragfähigkeit des Gesundheitswesens ist in Gefahr. Diese Tatsache erreicht inzwischen auch das Bewusstsein politischer Entscheider außerhalb der gesundheitspolitischen Blase. Einerseits klagen Kliniken und Kassen über steigende Kosten und wachsende Defizite. Auf der anderen Seite feilschen Bund und Länder um die Verteilung der zusätzlichen Mittel aus dem sogenannten Sondervermögen. Dabei sorgen die Sondervermögen selbst für eine wachsende Schuldenlast, die den Gestaltungsspielraum in den Haushalten der Zukunft weiter einschränkt. Die Folge: Ohne eine wundersame Konjunkturwende haben weder Länder noch GKV die finanziellen Ressourcen, unsere heutigen Krankenhausstrukturen in die Zukunft zu führen.
Viele Krankenhäuser konnten die ausbleibenden Investitionsförderungen bisher durch steigende Fallzahlen selbst refinanzieren. Doch die Vorhaltefinanzierung wird hier zu einem Umdenken führen: Für individuelle Leistungsausweitungen bietet das neue System keinen Spielraum: Ein relevanter Teil der Vergütung erfolgt künftig über die Vorhaltevergütung – und die ist zunächst für drei Jahre fix. Jede Leistungsausweitung kann dann erst drei Jahre später zu einem höheren Budget führen – und dies auch nur dann, wenn bei den Leistungen ein Plus von 120 Prozent erreicht wird.
Bundesländer vor der Entscheidung
Die Bundesländer wiederum können mit dem Vorhaltebudget erstmals einzelnen Standorten einen nennenswerten Anteil der Betriebsmittel zuweisen – durch die Zuweisung von Planfallzahlen. Bei der Vergabe von Leistungsgruppen müssen sie viel stärker als bisher darüber nachdenken, ob eine künftige Klinik für Gefäßmedizin auch die passende Infrastruktur dafür hat. Gleichzeitig kann das Haus selbst nicht mehr entscheiden, ob es eine Leistung anbietet oder nicht. Finanzierung und Planung müssen dann auf Länderebene viel stärker zusammen gedacht werden.
Wenn ein Krankenhaus gerade in einen Hybrid-OP für Gefäßmedizin investiert hat und die entsprechende Leistungsgruppe bekommt, muss es Kredite bedienen und die getätigten Investitionen wieder reinholen. Das wird nur gelingen, wenn in der Umgebung auch tatsächlich die eine oder andere Gefäßmedizin geschlossen wird. So bleibt es spannend, wie Länder und Kassen mit den selbst finanzierten Investitionen der Vergangenheit – Krediten und Abschreibungen in den Bilanzen der Krankenhäuser – umgehen werden.
Die Länder können sich ihrer Verantwortung nicht länger entziehen. Sie werden entscheiden müssen, ob und wie sie hoch verschuldete Standorte erhalten möchten. Vielleicht wird man noch darüber diskutieren, ob die neuen Schulden – der Transformationsfonds – genutzt werden sollten, um die alten Schulden abzulösen. Fest steht aber: Bund und Länder, Kliniken und Kassen müssen eine neue Zeitrechnung in der Investitionsförderung einleiten!