Level-1i: Potenzielles Multitalent für regionale Versorgungsaufgaben
Über die Rolle der künftigen sektorenübergreifenden Versorger in der Kliniklandschaft wird derzeit viel diskutiert. Seit vielen Jahren versucht die Politik, entsprechende Angebote zu etablieren. Es geht um weit mehr als um die medizinische Grundversorgung auf dem Land. Für bestimmte Patientengruppen könnten Level-1i-Kliniken die Versorgung überall verbessern.

KRANKENHAUSREFORM
Die Konturen der Level-1i-Kliniken zeichnen sich ab
Die sektorenübergreifende Versorgung soll in der künftigen Kliniklandschaft einen festen Platz erhalten. Das Profil der Einrichtungen, sogenannte Level-1i-Kliniken, ist im Krankenhausversorgungs-Verbesserungsgesetz (KHVVG) mit obligatorischen und verhandelbaren Leistungen umrissen. Gerade die Flexibilität könnte die Stärke des Konzepts ausmachen.
Die meisten Leistungen, die die sektorenübergreifenden Einrichtungen übernehmen sollen, hat das KHVVG bereits festgeschrieben. Demnach sollen die Kliniken, die zumeist aus kleinen Grund- und Regelversorgern hervorgehen dürften, alle ambulanten Leistungen und ambulante Operationen erbringen, die das Sozialgesetzbuch vorsieht, gegebenenfalls durch Belegärztinnen oder -ärzte. Hinzu kommen pflegerische Angebote wie Übergangs-, Kurzzeit-, Tages- und Nachtpflege. Im stationären Bereich sollen Innere Medizin und Geriatrie verpflichtend sein. Weitere (stationäre) Angebote – darunter solche, die mit telemedizinischer Anbindung an eine Kooperationsklinik möglich werden sollen – können die Kliniken und Krankenkassen bundesweit einheitlich vereinbaren. Eine Notfallversorgung ist nicht vorgesehen.
Spezifische Versorgung für bestimmte Zielgruppen
Während Kritiker der Reform das Konzept schon mal als „Resterampe“ diffamierten, zeigten sich die Gesundheitsexperten auf dem DRG-Forum 2025 dem Modell gegenüber aufgeschlossen. Konsens sei, dass Level-1i-Kliniken eine Lücke in der Versorgung schließen können, berichtete das Fachmedium „Bibliomedmanager". Die Einrichtungen erscheinen demnach prädestiniert für Patientinnen und Patienten, die „keine stationäre Behandlung mehr brauchen, aber (noch) nicht allein nach Hause können, nicht anderweitig gepflegt werden können oder beobachtet werden müssen“, sagte die Vorsitzende des Marburger Bundes, Susanne Johna, auf einer Podiumsdiskussion zum Thema.
Die Probleme stellen sich nicht nur auf dem Land, sondern ebenso in den Städten. Besonders im Fokus stehen dabei Ältere und Hochbetagte. Laut Krankenhaus-Report ist der Anteil der Menschen über 80 Jahre an allen stationären Fällen seit 2005 von 13 Prozent auf 22 Prozent im Jahr 2023 gestiegen. Viele von ihnen kommen mit Erkrankungen wie Herzinsuffizienz oder Diabetes auf die Station. Sie sollten eigentlich in Arztpraxen oder im pflegerischen Setting versorgt werden. Wie das Wissenschaftliche Institut der AOK (WIdO) analysierte, hätten mit besserer ambulanter Versorgung allein im Jahr 2022 zirka 1,4 Millionen solcher Klinikaufenthalte vermieden werden können – häufig zugunsten der Patientinnen und Patienten.
Mehr Flexibilität für unterschiedliche Versorgungslagen
Zu den Zielen des KHVVG gehört, Kliniken von ambulant-sensitiven Fällen zu entlasten. Doch in ländlichen Regionen stellen sich den sektorenübergreifenden Einrichtungen andere Aufgaben als in der Stadt. Unternehmensberater Andreas Schmid, Senior Manager der Oberender AG, schlug deshalb vor, das Level-1i-Konzept „als Modulbaukasten zu begreifen (...) – und je nachdem, was der Bedarf ist, kann ich mich daraus bedienen“. So könnten die Häuser ohne das stationäre Pflichtprogramm unter Umständen mehr zu einer guten Versorgung beitragen, als das KHVVG bisher vorsieht.
PRESSEECHO
DRK-Krankenhaus Alzey gerettet
Der Kreis Alzey-Worms übernimmt ab Juli das insolvente DRK-Krankenhaus in Alzey. Das haben die Mitglieder des Kreistags in ihrer Sitzung Anfang Juni beschlossen. Ende Juni endet die Trägerschaft des Deutschen Roten Kreuzes (DRK) für das Alzeyer Krankenhaus. Voraussetzung der Übernahme ist laut Kreisverwaltung aber eine Reform der Klinik. Die Mitarbeiterinnen und Mitarbeiter des Krankenhauses sollen nahezu komplett übernommen werden. Außerdem fallen die Grundstücke des Krankenhauses an den Kreis zurück. Im Februar hatte das DRK Insolvenz angemeldet und gleichzeitig bekannt gegeben, sich komplett aus dem Betrieb von Krankenhäusern zurückziehen zu wollen.
SWR, 5. Juni 2025
Klinikum Geesthacht bleibt erhalten
Gute Nachrichten für Geesthacht: Die Gläubiger des örtlichen Krankenhauses haben am 16. Mai im Amtsgericht Schwarzenbek dem vorgelegten Insolvenzplan mit großer Mehrheit zugestimmt. Auch die Gläubiger des Seniorenzentrums und des Medizinischen Versorgungszentrums (MVZ) votierten jeweils einstimmig für ihre Pläne. Damit ist der Fortbestand der Einrichtungen gesichert. Die Insolvenzverfahren sollen zum 30. Juni 2025 abgeschlossen sein. Bereits am 1. Juli übernimmt der schleswig-holsteinische Unternehmer Thomas Pötzsch (CTP) das Krankenhaus. Rund 700 Arbeitsplätze bleiben erhalten, alle Mitarbeitenden werden mit ihren bestehenden Verträgen übernommen.
Lübecker Nachrichten, 16. Mai 2025
Guben: Klinikbetrieb wird fortgeführt
Das Gubener Naemi-Wilke-Stift kann sein Insolvenzverfahren beenden. Zum 1. Mai 2025 sind das bislang zur Selbständigen Evangelisch-Lutherischen Kirche gehörende Krankenhaus und das dazugehörige Medizinische Versorgungszentrum in die Trägerschaft des Unternehmensverbundes Diakonissenhaus Teltow übergegangen. Damit bleiben die rund 350 Arbeitsplätze der Klinik erhalten. Das Krankenhaus in der Neißestadt wurde in den letzten Jahren umfangreich in seinem Leistungsspektrum und seiner Struktur angepasst. Seit Anfang des Jahres seien alle medizinischen Abteilungen wieder gut besetzt und vollständig betriebsbereit, teilte die Klinikleitung mit.
Nordkurier – Templiner Zeitung, 30. April 2025
FINANZIERUNG
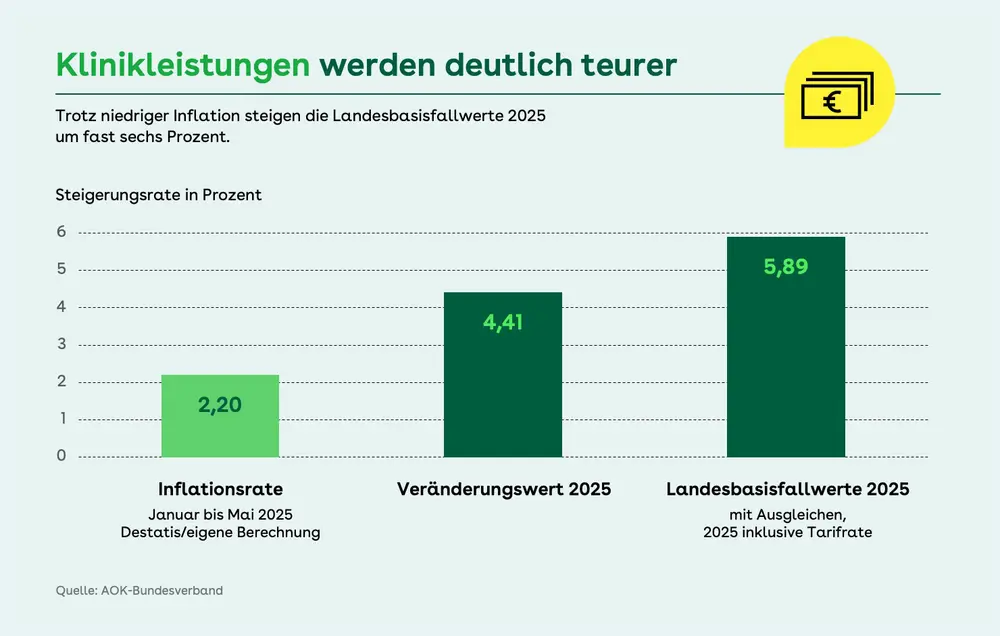
Landesbasisfallwert 2025: Weiter hohe Belastung durch Krankenhäuser
Die Preise für Klinikleistungen steigen weiter. Nach Abschluss der Verhandlungen für das Jahr 2025 ergibt sich bei den Landesbasisfallwerten unter Berücksichtigung von Ausgleichen und Tarifrate ein durchschnittliches Plus von 5,89 Prozent gegenüber 2024 – eine deutlich höhere Dynamik als im Bereich der Verbraucherpreise (Inflation). Schon in den vergangenen Jahren waren die Landesbasisfallwerte stark gestiegen, so zum Beispiel 2024 um durchschnittlich 5,25 Prozent gegenüber dem Jahr davor. In der Folge erhöhten sich laut amtlicher Statistik die Ausgaben der GKV für Krankenhäuser 2024 um insgesamt 8,4 Prozent (KJ 1), im ersten Quartal 2025 um 9,5 Prozent (KV 45). Unterdessen blieb die Anzahl der Klinikstandorte bei anhaltend niedriger Auslastung nahezu unverändert.
KLINIKREFORM
Regierung stellt mehrGeld für Kliniken zur Verfügung
Die neue Bundesregierung stellt den Kliniken weitere Finanzhilfen in Aussicht. Noch im Juni will das Kabinett den Referentenentwurf zur Schaffung des 500 Milliarden Euro schweren Sondervermögens zur Modernisierung der Infrastruktur beschließen, von dem auch die Krankenhäuser profitieren sollen. Darin enthalten sind auch die Regelungen, nach denen der Bund 25 Milliarden Euro für den Transformationsfonds übernehmen soll. Zudem plant das Bundesministerium für Gesundheit einen weiteren Inflationsausgleich für die Jahre 2022 und 2023. Auf der Gesundheitsministerkonferenz (GKK) in Weimar wiederholte Bundesgesundheitsministerin Nina Warken die Zusage des Koalitionsvertrages. Demnach sollen die Häuser insgesamt vier Milliarden Euro erhalten. Der Vertrag bezeichnet die Finanzhilfen als „Sofort-Transformationskosten“. Damit setzt die neue Bundesregierung den Trend der vergangenen Jahre fort: Bereits von März 2020 bis Juni 2022 hatten die Kliniken Versorgungsaufschläge und Ausgleichszahlungen in Höhe von insgesamt rund 21,5 Milliarden Euro erhalten. Für Oktober 2022 bis April 2024 stellte der Bund erneut sechs Milliarden Euro an Energiehilfen zur Verfügung, von denen nur 5,1 Milliarden abgerufen wurden.
Tagesspiegel Background BMG
PERSONALKOSTEN
Pflege- und Gesundheitssektor zahlt überdurchschnittlich
Die Gehälter der knapp 1,7 Millionen Beschäftigten in Gesundheits- und Pflegeberufen sind in den vergangenen zehn Jahren kräftig gestiegen. Im Mittel erhielten Mitarbeiterinnen und Mitarbeiter in Vollzeit im April dieses Jahres 4.048 Euro brutto ohne Sonderzahlungen, teilte das Statistische Bundesamt (Destatis) Anfang Mai mit. 2014 waren es laut Destatis mit 2.829 Euro brutto noch 1.219 Euro weniger. Der Verdienstzuwachs fiel in dieser Branche demnach größer aus als in vielen anderen Berufen. Zu den Ursachen zählen die Statistiker auch die Einführung und weitere Anhebungen des gesetzlichen Mindestlohns seit 2015. Zum Vergleich: In der Gesamtwirtschaft erhielten Vollzeitbeschäftigte im April 2025 im Mittel 3.978 Euro brutto. Das waren 988 Euro mehr als zehn Jahre zuvor. Dagegen stiegen die Bruttomonatsverdienste etwa in Transport-, Logistik- und Verkehrsberufen mit 739 Euro deutlich unterdurchschnittlich.
Destatis

KOMMENTAR
Gesundheitszentren statt Abwicklung durch die Hintertür
Abgeordnete der Partei „Die Linke“ im Bundestag und Mitglied des Gesundheitsausschusses
Foto: PrivatWenn wir so weitermachen wie bisher, fährt die Versorgung gegen die Wand. Weder das heutige Kliniksystem noch die ambulante Struktur sind demografiefest oder bedarfsgerecht. Gerade in den Regionen, wo die letzten Hausarztpraxen bald schließen und kleine Krankenhäuser aufgeben müssen, klafft eine gefährliche Lücke. Die sogenannte sektorenübergreifende Versorgung könnte sie schließen – wenn man sie nicht schon im Gesetz kleinschreibt.
Level-1i-Kliniken dürfen keine Light-Version von Krankenhäusern werden, sondern müssen zu echten Gesundheitszentren mit erweitertem Versorgungsauftrag ausgebaut werden. Das heißt: multiprofessionelle Teams mit Pflegeexpertise, Community Health Nurses, Physiotherapie, Sozialarbeit und einer Primärversorgung, die nicht an der Türschwelle Halt macht. Gesundheit ist mehr als eine Fallpauschale.
Dass gerade die Notfallversorgung und die Möglichkeit kurz- und teilstationärer Behandlungen im Krankenhausversorgungs-Verbesserungsgesetz keine echte Rolle spielen, ist ein schwerer Fehler. Diese Bereiche gehören gestärkt, nicht still und leise abgebaut. Sonst bleibt am Ende von der „sektorenübergreifenden Versorgung“ nur ein neues Etikett für das, was politisch keiner offen aussprechen will: die kontrollierte Schrumpfung der Versorgung in der Fläche.
Was wir brauchen, sind demokratisch organisierte, kommunal getragene Versorgungszentren, die gemeinwohlorientiert arbeiten und ausreichend finanziert sind. Sonst wird aus der großen Reform ein nächster Sargnagel für die Daseinsvorsorge. Das können und dürfen wir uns nicht leisten. Weder als Beschäftigte noch als Gesellschaft.
ENTLASSMANAGEMENT
Nachsorge scheitert an der Sektorengrenze
Die Anschlussversorgung von Patientinnen und Patienten nach einem Krankenhausaufenthalt ist auch acht Jahre nach Einführung des Entlassmanagements als obligatorische Leistung der Kliniken problematisch. So werden einer aktuellen Studie zufolge nur neun Prozent der Hausärzte kontaktiert, wenn eine Patientin oder ein Patient der eigenen Praxis entlassen wird. Das ergab die Befragung von 10.000 Hausarztpraxen durch eine Arbeitsgruppe aus Köln und Witten, über die das „Ärzteblatt“ berichtet. Von den Befragten gaben 96 Prozent an, „deutlich“ oder „etwas“ häufiger kontaktiert werden zu wollen. Die Versäumnisse spüren auch die Mitglieder des Sozialverbandes VdK: Knapp drei Viertel der Befragten des Verbandes erleben eine lückenhafte Betreuung, berichtete der VdK im Februar dieses Jahres.
NOTFALLVERSORGUNG
Patientensteuerung halbiert Fallzahlen
Die Ersteinschätzung von Notfallpatienten am „gemeinsamen Tresen“ hat die Zahl der Fälle in der Notaufnahme des Frankfurter Varisano Klinikums halbiert. Das teilte die Kassenärztliche Vereinigung Hessen (KVH) mit. An dem Krankenhaus der Maximalversorgung wurden von April 2023 bis Ende März 2024 nach einem standardisierten Verfahren 1.131 Notfallpatienten eingeschätzt. Bilanz: 55 Prozent der Fälle brauchten keine medizinische Behandlung innerhalb von 24 Stunden; 76 Prozent der ambulanten Fälle konnten in der Bereitschaftspraxis abschließend versorgt werden. Die Studie zeige, dass eines der zentralen Probleme in der Gesundheitsversorgung in Deutschland mit überschaubarem Aufwand lösbar sei, so die KVH.
AMBULANTISIERUNG
100 neue Hybrid-DRGs ab 2026
Kliniken und Arztpraxen sollen ab Jahresbeginn 2026 zirka 100 weitere Leistungen im Rahmen der sektorengleichen Vergütung erbringen können. Die entsprechenden OPS-Kodes hat der ergänzte Erweiterte Bewertungsausschuss (ergEBA) beschlossen. Bei den neuen Leistungen geht es um Interventionen am Herzen, einfache laparoskopische Entfernungen der Gallenblase und des Blinddarms, minimalinvasive Gefäßerweiterungen und die Repositionierung von Knochenfragmenten nach Brüchen. Der Katalog enthält auch Fälle mit einer Krankenhausverweildauer von bis zu zwei Belegungstagen. Sowohl das Institut für das Entgeltsystem im Krankenhaus als auch die Deutsche Gesellschaft für Medizincontrolling haben darauf hingewiesen, dass die Kalkulation problematisch werden dürfte.
AOK-Gesundheitspartnerportal Medizincontroller
Veranstaltungen
1. bis 3. Juli 2025 – Hospital Leadership and digital Transformation in Düsseldorf
Digitalisierungsstrategien von Kliniken erfolgreich umsetzen
10. Juli 2025 – Glory in Prevention in Berlin
Erster Kongress für Prävention und Langlebigkeit
21. bis 25. Juli 2025 – European Summer School in Evidence-Based Public Health in München
Der Branchenkongress zu Prinzipien, Konzepte und Methoden der Evidenzbasierung in der Public Health
Personalien

Staatssekretärin im Bundesministerium für Gesundheit
Die neue Führungsriege des Bundesministeriums für Gesundheit ist komplett. Katja Kohfeld und Christian Luft übernehmen nach übereinstimmenden Medienberichten als beamtete Staatssekretäre die Leitung des Hauses. Kohfeld leitete bisher die Unterabteilung 22, die sich im Ministerium um Versorgungsthemen, so auch um die Notfallreform, kümmerte. Zweiter Staatssekretär wird der frühere Staatssekretär des Bundesministeriums für Bildung und Forschung Christian Luft, der 2021 seinen Ruhestand angetreten hatte. Vor 2018 hatte Luft zahlreiche Leitungsfunktionen in Landesministerien und im Bundeskanzleramt inne.

Parlamentarischer Staatssekretär im Bundesministerium für Gesundheit

Zweiter parlamentarischer Staatssekretär im Bundesministerium für Gesundheit
Bereits Ende April wurde bekannt, dass der Bundestagsabgeordnete Tino Sorge als Parlamentarischer Staatssekretär ins Bundesministerium für Gesundheit wechselt. Der Jurist ist seit 2013 Abgeordneter der CDU im Bundestag und Mitglied des Gesundheitsausschusses. Zuletzt war er gesundheitspolitischer Sprecher der Unionsfraktion. Als zweiter Parlamentarischer Staatssekretär soll Georg Kippels fungieren. Der promovierte Jurist sitzt seit 2013 im Bundestag und gehört seit 2015 dem Gesundheitsausschuss sowie dem Unterausschuss Globale Gesundheit an.

Vorsitzende des Ausschusses für Gesundheit im Deutschen Bundestag
Tanja Machalet wurde zur Vorsitzenden des Gesundheitsausschusses im Deutschen Bundestag gewählt. Die SPD-Politikerin und promovierte Volkswirtin war zuletzt stellvertretendes Mitglied des Ausschusses und stellvertretende Vorsitzende im rheinland-pfälzischen Landtagsausschuss für Gesundheit. Dem Bundestag gehört sie seit 2021 an. Der Schwerpunkt ihrer parlamentarischen Arbeit lag bisher in der ambulanten und stationären Pflege.
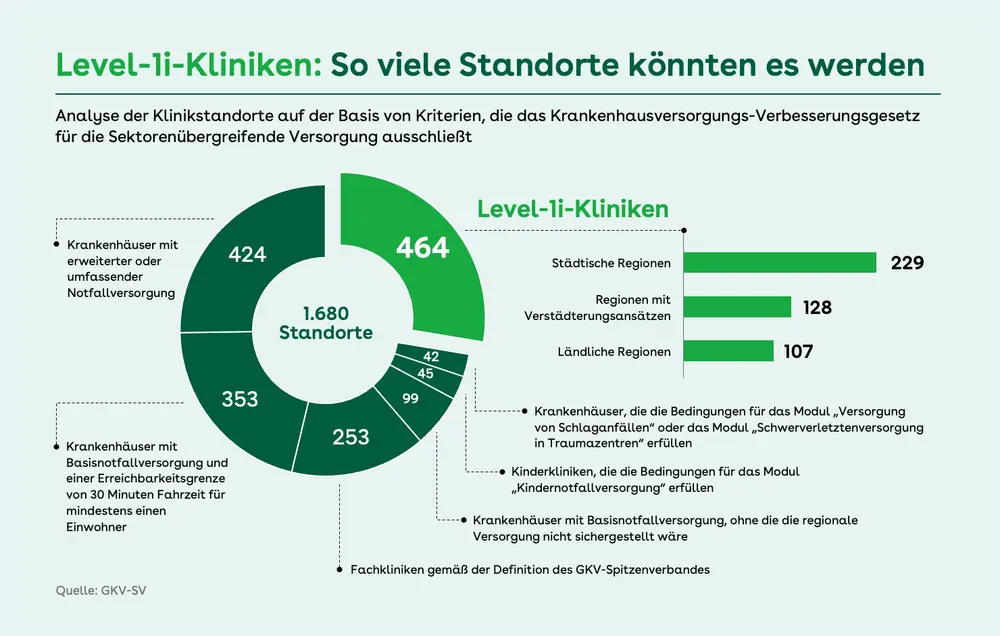
STANDORTANALYSE
Potenzial für die sektorenübergreifende Versorgung
Mehr als jedes vierte Krankenhaus (27,6 Prozent) könnte künftig als Level-1i-Klinik eine sektorenübergreifende Versorgung anbieten. Das geht aus einer Berechnung des GKV-Spitzenverbandes auf der Basis der voll- und teilstationären Fälle des Jahres 2023 hervor. Von den bundesweiten Krankenhäusern sind diejenigen Kliniken mit mehr als 50 Fällen in dem Jahr (1.680) in die Analyse eingegangen. Sie wurden anschließend nach der Hierarchie ihrer Funktionen in der Versorgung sortiert und bewertet – beginnend mit der Notfallversorgung, gefolgt von den Fachkliniken und Spezialversorgern, schließlich von Standorten, die die regionale Versorgung sicherstellen. Übrig blieben 464 Häuser, die nach keinem der Kriterien als bedarfsnotwendig gelten können. Welche der Standorte tatsächlich umgewandelt werden können, bleibt vorerst offen. Denn zunächst müssen Kliniken und Krankenkassen das Leistungsportfolio der Level-1i-Häuser bundesweit einheitlich vereinbaren. Für die Potenzialanalyse hat der GKV-SV die Leistungsgruppe der Allgemeinen Inneren Medizin als Ausgangslage verwendet.

LEVEL-1i AUS SICHT EINES KLINIKMANAGERS
„Die sektorenübergreifende Versorgung funktioniert!“
Vorstandsvorsitzender der Sana Kliniken AG
Foto: Sana Kliniken AGDie Aufgaben der Level-1i-Versorger sind grob umrissen, die Diskussion geht weiter. Thomas Lemke, Vorstandsvorsitzender der Sana Kliniken, über die Perspektiven der Häuser, die künftigen Aufgaben der Kliniken und Erfahrungen des Trägers mit dem Modell in Templin.
Blickpunkt Klinik: Mit welchem Ziel sollte die sektorenübergreifende Versorgung weiterentwickelt werden?
Thomas Lemke: Patientinnen und Patienten müssen sich heute den Strukturen im Gesundheitswesen anpassen – statt umgekehrt: Es geht vom Hausarzt zum Facharzt, danach in ambulante oder stationäre Strukturen. Viele haben das Gefühl, bei jeder Station von vorn anzufangen. Das wird den Erwartungen und Bedürfnissen der Menschen nicht gerecht. Wir müssen eine durchgängige Betreuung durch einen vertrauten Arzt und in Zusammenarbeit mit Fachpersonal in Kliniken oder anderen ambulanten Strukturen schaffen. Das ist patientenfreundlicher, vermeidet Mehrfachuntersuchungen und schont unsere Ressourcen.
Ist das Level-1i-Modell nur eine Perspektive für ländliche Kliniken oder könnten die Einrichtungen auch im urbanen Raum zu einer bedarfsgerechteren Versorgung beitragen?
Die Kliniken sichern die Versorgung vor Ort, wo es andere nicht leisten können. An vielen Stellen mangelt es an Arztpraxen – gerade im ländlichen Raum. Und die Situation spitzt sich zu. In den nächsten Jahren werden uns 50.000 Hausärzte fehlen. Deshalb organisieren Kliniken heute schon eine sektorenübergreifende Versorgung mit haus- und fachärztlichen Leistungen. Sana macht das zum Beispiel im bayerischen Cham. Dort übernehmen wir neben der stationären Behandlung den ärztlichen Bereitschaftsdienst der Kassenärztlichen Vereinigung.
Welche Chancen sehen Sie dabei für die Kliniken?
Level-1i-Kliniken können eine ambulant-stationäre Basisversorgung, aber auch eine Brückenfunktion übernehmen. Damit können sie wohnortnah die medizinische Basisinfrastruktur sichern. Um das Modell aber mit Leben zu füllen, bedarf es einer Idee, wie die dort erbrachten Leistungen vergütet werden, die bis heute fehlt. Einmal etabliert, könnten die Einrichtungen per Telemedizin mit Versorgungseinrichtungen höherer Stufen vernetzt werden. Eine weitere Perspektive könnte dabei im intensiveren Einsatz von Pflegefachkräften liegen, die von einer Ausweitung ihrer Tätigkeitsbefugnisse profitieren.
Welche Rolle können diese Level-1i-Kliniken in der Notfallversorgung übernehmen?
Die Häuser müssen in die regionale Notfallversorgung eingebettet sein, dabei wird es aber nur um eine Basisversorgung gehen. Für Schlaganfälle, Herzinfarkte und ähnliche Erkrankungen werden sie nicht die Anlaufstelle sein. Denkbar ist auch, dass dort leichtere Fälle und chronisch Kranke behandelt, werden, deren Gesundheitszustand sich verschlechtert. In dem Zusammenhang könnte eine telemedizinische Abklärung mit Spezialisten in einer größeren Klinik erfolgen.
Welche Erfahrungen haben Sie mit der Umwandlung von Krankenhäusern gemacht, die ihren Fokus in Richtung sektorenübergreifender Versorger gelegt haben?
Ein abendfüllendes Thema! Die Blaupause dafür ist unsere Klinik in Templin. Nach schwierigen Diskussionen konnten wir dort zeigen, dass die sektorenübergreifende Versorgung zum Wohle der Patienten funktioniert – durch den Zusammenschluss von Haus- und Fachärzten in einer koordinierten Versorgung, eine zentrale Anlaufstelle für Patienten, eine Überwachungseinheit für kurzfristige medizinische Beobachtung und sektorenübergreifende Behandlungspfade für bestimmte Krankheitsbilder. Unsere Erfahrungen sind gut. Die Zahl der Krankenhausfälle sank doppelt so stark wie in anderen Regionen. Versorgungsbrüche werden vermieden, Patienten sind zufriedener. Mit digitalen Lösungen oder Vor-Ort-Sprechstunden können die Teams in Templin auch auf Spezialisten unserer Berliner Kliniken zurückgreifen. Allerdings ist eine ausreichende Finanzierung bis heute nicht sichergestellt. Sonst wäre aus dem Modellprojekt schon mehr geworden.