Ideen im Probelauf
Mit Milliardenmitteln fördert der Innovationsfonds neue Modelle der Gesundheitsversorgung. Doch der Weg von Projekten in die Regelversorgung ist häufig lang und kompliziert.

Zwei Milliarden Euro Fördermittel, mehr als 800 Projekte und ein ambitioniertes Ziel: Das Förderinstrument sollte die Versorgung in der gesetzlichen Krankenversicherung grundlegend voranbringen. Zehn Jahre nach seinem Start stellt sich jedoch eine zentrale Frage: Wie viel davon kommt tatsächlich bei den Versicherten an?
Mit dem GKV-Versorgungsstärkungsgesetz schuf der Gesetzgeber 2016 den Innovationsfonds und verband damit hohe gesundheitspolitische Erwartungen. Er sollte neue Versorgungsformen erproben, sektorenübergreifende Kooperation fördern und erfolgreiche Modelle schneller in die Regelversorgung überführen. Damit galt er als ein zentrales Instrument, um Innovationen in einem stark regulierten und strukturell stabilen Gesundheitssystem anzustoßen.
Millionen für die Gesundheitsarchitektur
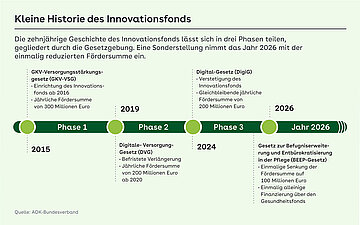
Seit seiner Einführung hat der Fonds mehrere politische Phasen durchlaufen: Auf die Startphase mit jährlich 300 Millionen Euro folgte ab 2020 eine Verlängerung mit reduziertem Fördervolumen von 200 Millionen Euro pro Jahr. Mit dem Digital-Gesetz wurde der Fonds 2024 schließlich verstetigt. Für 2026 sieht das BEEP-Gesetz einmalig eine weitere Absenkung auf 100 Millionen Euro vor. Diese Entwicklung zeigt, dass der Innovationsfonds längst selbst zum festen Bestandteil der gesundheitspolitischen Architektur geworden ist – auch wenn seine tatsächliche Wirkung weiterhin umstritten bleibt. Die bisherige Bilanz zeigt jedoch, wie schwierig es ist, Innovationen aus zeitlich begrenzten Projekten dauerhaft in die Versorgungsrealität zu überführen. Über die reale Wirkung des Innovationsfonds wird deshalb seit Jahren kontrovers diskutiert.
Viele Vorhaben, wenig Wirkung

Auch wenn sich die Anzahl geförderter Projekte beachtlich liest – die Hälfte der abgeschlossenen neuen Versorgungsformen erhält keine Empfehlung. Lediglich bei einem Viertel der bisher abgeschlossenen Innovationsfondsprojekte aus dem Bereich der neuen Versorgungsformen wurden die Adressaten der Transferempfehlungen gebeten, die vorliegenden Projekterkenntnisse zu prüfen. Ein weiteres Viertel der Projekte wird lediglich informatorisch an Akteure des Gesundheitswesens weitergeleitet, ohne dass damit eine konkrete Prüf- oder Umsetzungserwartung verbunden ist.
Dabei wird häufig übersehen, dass Prüfbitten nicht mit einer tatsächlichen Überführung in die Versorgung gleichzusetzen sind. Die Quote der Prüfbitten entspricht daher keineswegs einer realen Transferquote – diese dürfte deutlich niedriger ausfallen, zumal sich viele Empfehlungen lediglich auf einzelne Elemente eines Projekts beziehen, während komplexe Versorgungsmodelle nur selten vollständig übernommen werden.
Dass Projektstrukturen nach dem Förderungsende häufig zusammenbrechen, hat viele Ursachen. In Projektkonsortien kommt es oft zu Abstimmungsproblemen, einzelne Partner sind von der Umsetzung nicht vollständig überzeugt oder Krankenkassen nur begrenzt eingebunden. Hinzu kommen wirtschaftliche Hürden bei der Verstetigung von Versorgungsmodellen. Immer wieder fehlt auch schlicht die Rechtsgrundlage, um strukturinnovative Elemente in die Versorgung zu bringen. Die AOK-Gemeinschaft hat dafür bereits 2024 einen Regelungsvorschlag zur regionalen sektorenunabhängigen Versorgung entwickelt.
Weg in die Regelversorgung
Auch die Ausgestaltung des Förderinstruments selbst trägt zu den Schwierigkeiten bei. Die Projekte werden häufig im Studienformat unter quasi-laborähnlichen Bedingungen durchgeführt. Gerade komplexe Versorgungsformen lassen sich jedoch nur begrenzt in randomisiert kontrollierten Studiendesigns abbilden. Zudem ist die Förderhöchstdauer von vier Jahren zur Beobachtung längerfristiger Versorgungseffekte zu kurz, während gleichzeitig die streng sektorale Struktur des deutschen Gesundheitssystems den Transfer zusätzlich erschwert.
Seinem Auftrag als Impulsgeber wird der Innovationsausschuss mit den Transferempfehlungen gerecht. Was daraus gemacht wird, obliegt – im Rahmen ihrer rechtlichen Möglichkeiten – den Adressatinnen und Adressaten.
Wenn Projekte oder Teile davon nach Förderende weitergeführt werden, erfolgt dies in der Regel selektivvertraglich und zum Teil auch ohne eine entsprechende Überführungsempfehlung. Prominente Beispiele sind „Cardiolotse“, ein Versorgungsprogramm zur besseren Koordination der Behandlung von Menschen mit Herzinsuffizienz, „CCC-Integrativ“, ein Projekt zur strukturierten Integration komplementärmedizinischer Angebote in die onkologische Versorgung an Krebszentren, oder „ViDiKi“, ein Modell zur Verbesserung der digitalen Kommunikation zwischen Klinik und weiterbehandelnden Ärztinnen und Ärzten. Diese Projekte wurden von Beginn an durch AOKs begleitet und werden nach Förderende erfolgreich fortgeführt.
Der Transfer hängt damit entscheidend von den beteiligten Akteuren ab – insbesondere von den Krankenkassen, die eine zentrale Rolle bei der Umsetzung und Finanzierung neuer Versorgungsformen spielen. Ihre frühzeitige Einbindung kann darüber entscheiden, ob ein Projekt nach der Förderphase weitergeführt wird.
Ein Beispiel für ein Projekt mit einer Empfehlung zur Überführung in die Regelversorgung ist TRANSLATE-NAMSE, in dem die Diagnostik von Patientinnen und Patienten mit vorher unklärbarem Verdacht auf eine seltene Erkrankung interdisziplinär in spezialisierten Zentren erfolgte und dabei bei Bedarf alle Gene des Erbguts sequenziert wurden.
Nach erfolgreichem Projektende wurde diese Versorgung bundesweit und kassenübergreifend – darunter die meisten AOKs – in Selektivverträgen weitergeführt. Mittlerweile sind die Selektivverträge im Modellvorhaben Genomsequenzierung nach Paragraf 64e SGB V aufgegangen.
Ob eine Versorgungsform über das Projekt hinaus Bestand hat, hängt daher wesentlich von der Zusammenarbeit der beteiligten Akteure und ihrer Bereitschaft zur Umsetzung ab. Die Transferempfehlung ist hierbei weniger ausschlaggebend. Zugleich werden immer wieder Forderungen nach einer höheren Verbindlichkeit der Transferempfehlungen laut. In diese Richtung verweist auch die seit dem Digital-Gesetz von 2024 geltende Verpflichtung der Adressaten von Prüfbitten zu Rückmeldungen. Auch wenn Bestrebungen zu höherer Transparenz begrüßenswert sind, werden mit dieser Maßnahme eher Antwortschreiben mit Rechtfertigungscharakter begünstigt, als dass die Adressaten animiert würden, die Empfehlungen umzusetzen.
Debatte ohne Durchbruch
Darüber hinaus werden verschiedene Maßnahmen diskutiert, um den Transfer erfolgreicher Projekte zu verbessern: etwa verpflichtende Zwischenberichte während der Projektlaufzeit, eine professionelle Transferbegleitung für besonders vielversprechende Projekte oder standardisierte Verfahren zur Überführung in die Regelversorgung. Auch weitergehende Vorschläge stehen im Raum – etwa eine verpflichtende Fortführung erfolgreicher Modelle durch beteiligte Krankenkassen, ein Kontrahierungszwang für andere Kassen oder die Ablösung bestehender Versorgungsangebote durch neue Modelle.
Nach der Verstetigung des Innovationsfonds ist es folgerichtig, im Rahmen der Möglichkeiten an Stellschrauben zu drehen, um eine Verbesserung der sektorenübergreifenden Versorgung zu erreichen. Die Vorschläge sind jedoch nicht zielführend oder unrealistisch. Zwischenberichte würden vor allem zusätzlichen bürokratischen Aufwand erzeugen, ohne zwingend belastbare Aussagen zu liefern. Zugleich ist fraglich, welche Aussagekraft solche Zwischenstände bei sehr unterschiedlichen Innovationsfondsprojekten tatsächlich haben können. Auch externe Transferbegleitungen können die Expertise der unmittelbar beteiligten Akteure kaum ersetzen. Angesichts der Komplexität des Gesundheitssystems ist zweifelhaft, dass externe, projektübergreifend tätige Akteure den Transfer in die Regelversorgung besser gestalten können als die direkt beteiligten Projektpartner selbst. Verpflichtungen oder Kontrahierungszwänge wiederum würden die grundlegenden strukturellen Probleme – etwa fehlende Rechtsgrundlagen oder begrenzte Gestaltungsspielräume – nicht lösen.
Eine weitere Stellschraube ist die Absenkung des Fördervolumens. Gestartet mit jährlich 300 Millionen Euro, liegt es nunmehr bei 200 Millionen Euro. Aufgrund kurzfristiger Sparmaßnahmen im Rahmen des BEEP-Gesetzes wird es 2026 für ein Jahr halbiert. Vor dem Hintergrund der bislang begrenzten Wirkung des Instruments erscheint auch eine dauerhaft geringere Mittelausstattung diskussionswürdig.
Hinzu kommt, dass Mittel für neue Versorgungsformen in den vergangenen Jahren nicht vollständig ausgeschöpft wurden. Insgesamt belaufen sich nicht verausgabte Fördermittel inzwischen auf 297,3 Millionen Euro. Es spricht einiges dafür, nicht genutzte Mittel wieder an den Gesundheitsfonds und damit an die Krankenkassen zurückzuführen. Angesichts der bislang begrenzten systemischen Wirkung erscheint diese Kürzung zumindest als Anlass, die Zielsetzung des Instruments grundsätzlich zu überprüfen. Mit der Empfehlung zur Reduktion der Fördermittel um 50 Millionen Euro und der Rückführung bewilligter, aber nicht verausgabter Mittel finden sich die Vorschläge zum Teil ebenfalls im kürzlich vorgelegten ersten Bericht der Finanzkommission Gesundheit. Der Innovationsfonds wäre auch mit einer dauerhaften Mittelreduktion gut ausgestattet, um vielversprechende Vorhaben zu fördern.
Mehr Orientierung auf die Praxis
Gleichzeitig zeigt sich: Für einen erfolgreichen Transfer müsste der Übergang in die Versorgung stärker bereits in den Projekten selbst mitgedacht werden. Innovationsfondsprojekte sollten sich deshalb nicht nur mit der Entwicklung und Evaluation neuer Versorgungsformen befassen, sondern auch mit deren praktischer Umsetzung in der Versorgung. Denkbar wäre etwa, Transferstrategien als eigenes Arbeitspaket in den Projektanträgen zu verankern – mit klarer Beteiligung der Krankenkassen, die später über die Umsetzung entscheiden. Zudem würde der AOK-Regelungsvorschlag zur regionalen sektorenunabhängigen Versorgung den erfolgreichen Transfer in die Versorgung deutlich vereinfachen.
Zehn Jahre Innovationsfonds zeigen: Projektförderung allein verändert noch kein Versorgungssystem. Wenn der Fonds langfristig Wirkung entfalten soll, müssen Innovationen stärker auf ihre praktische Umsetzung in der Versorgung ausgerichtet werden – und die politischen Rahmenbedingungen den Transfer in die Regelversorgung erleichtern. Dazu gehört auch, dass bereits bei der Konzeption der Projekte stärker berücksichtigt wird, wie erfolgreiche Ansätze nach Förderende in die Versorgungsrealität überführt werden. Andernfalls bleibt der Innovationsfonds vor allem eines: ein
erfolgreiches Förderinstrument für Projekte, aber kein Motor für strukturelle Veränderungen im Gesundheitssystem.
Mitwirkende des Beitrags

Dr. Miriam Schulzendorff
Autorin

Christina Louise Schliewe
Autorin






Datenschutzhinweis
Ihr Beitrag wird vor der Veröffentlichung von der Redaktion auf anstößige Inhalte überprüft. Wir verarbeiten und nutzen Ihren Namen und Ihren Kommentar ausschließlich für die Anzeige Ihres Beitrags. Ihre E-Mail-Adresse wird nicht veröffentlicht, sondern lediglich für eventuelle Rückfragen an Sie im Rahmen der Freischaltung Ihres Kommentars verwendet. Die E-Mail-Adresse wird nach 60 Tagen gelöscht und maximal vier Wochen später aus dem Backup entfernt.
Allgemeine Informationen zur Datenverarbeitung und zu Ihren Betroffenenrechten und Beschwerdemöglichkeiten finden Sie unter https://www.aok.de/pp/datenschutzrechte. Bei Fragen wenden Sie sich an den AOK-Bundesverband, Rosenthaler Str. 31, 10178 Berlin oder an unseren Datenschutzbeauftragten über das Kontaktformular.