Zwischen Schmerz und Schweigen
Depressionen treten bei über 65-Jährigen besonders häufig auf. Doch ältere Menschen fallen oft durch das Raster von Diagnostik und Therapie. Um ihnen zu seelischer Gesundheit zu verhelfen, gilt es, den Blick für die Symptome zu schärfen und die Versorgung anzupassen.

Regungslos sitzt die 84-Jährige auf dem Sofa, die Hände im Schoß gefaltet, der Blick leer. Ihre Tochter spricht auf sie ein, versucht eine Unterhaltung, doch es kommt kaum eine Reaktion. „Alles tut so weh“, murmelt die alte Frau schließlich. Gemeint ist nicht der Rücken, nicht die Hüfte – es ist ein anderer, tiefer Schmerz, der sich nicht recht benennen lässt. „Ich kann nicht mehr“, flüstert sie. Was von außen wie altersbedingte Resignation wirkt, ist Ausdruck einer behandlungsbedürftigen Depression. Doch genau diese bleibt im Alter oft unerkannt. Altersdepressionen sind stille, unterschätzte Krisen mit schwerwiegenden Folgen für Betroffene, Angehörige und das Gesundheitssystem.
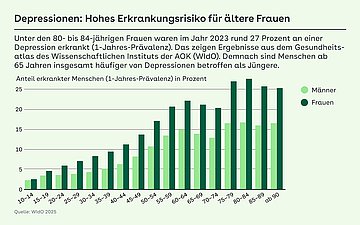
Depressionen gehören zu den häufigsten psychischen Erkrankungen weltweit. Laut „Gesundheitsatlas Deutschland – Depressionen“ des Wissenschaftlichen Instituts der AOK (WIdO) waren im Jahr 2023 rund 9,3 Millionen Menschen in Deutschland an einer Depression erkrankt. Ergebnisse aus dem WIdO-Gesundheitsatlas zeigen, dass unter den Frauen ab 65 Jahren die Prävalenz von Depressionen bei 21 bis 27 Prozent liegt. In der Gruppe der Frauen zwischen 80 und 84 Jahren treten Depressionen laut WIdO-Gesundheitsatlas am häufigsten auf.
Bei Älteren treten andere Symptome auf
Was die ganze Sache erschwert: Die Depression äußert sich bei älteren Menschen oft anders als bei Jüngeren. „Antriebslosigkeit, Traurigkeit oder sozialer Rückzug können, müssen aber nicht im Vordergrund stehen“, erklärt Professorin Steffi G. Riedel-Heller, Direktorin des Instituts für Sozialmedizin, Arbeitsmedizin und Public Health (ISAP) an der Universität Leipzig. „Stattdessen treten häufig körperliche Beschwerden wie chronische Schmerzen, Magen-Darm-Probleme oder Schlafstörungen in den Vordergrund – Symptome, die leicht als normale Alterserscheinungen missverstanden werden.“
Auch kognitive Einschränkungen wie Konzentrations- und Gedächtnisprobleme werden nicht selten fälschlicherweise als beginnende Demenz interpretiert. Die Folge sind dann Fehldiagnosen, ausbleibende Behandlungen, unnötiges Leid. In vielen Fällen suchen ältere Menschen bei psychischem Leid gar nicht erst ärztliche Hilfe – entweder weil sie sich schämen oder weil sie glauben, das gehöre zum Altwerden dazu.
Komplexe Ursachen bleiben oft unerkannt
Die Ursachen von Altersdepression sind vielschichtig. Eine zentrale Rolle spielen körperliche Erkrankungen wie Herz-Kreislauf-Leiden, Diabetes, chronische Schmerzen oder neurologische Erkrankungen wie Parkinson, die das Risiko erhöhen. Mit dem Alter sinkt zudem die Produktion stimmungsregulierender Neurotransmitter wie Serotonin und Noradrenalin. Das Gehirn wird verletzlicher, Stress schlechter verarbeitet. Weiterhin spielen psychosoziale Faktoren eine entscheidende Rolle. Dazu zählen vor allem Einsamkeit, der Verlust von Partnern und Freunden sowie der Mangel an sozialen Kontakten. Riedel-Heller betont: „Metaanalysen von Längsschnittstudien zeigen, dass Einsamkeit und fehlende soziale Einbindung Risikofaktoren für die Entwicklung einer Depression im Alter sind. Von den 80-Jährigen lebt über ein Drittel sozial zurückgezogen.“ Einsamkeit ist oft verbunden mit Altersarmut. „Studien zeigen“, so Riedel-Heller, „dass das Risiko, an einer Depression zu erkranken, bei Menschen mit einem niedrigen sozioökonomischen Status doppelt so hoch ist – bei Alten wie bei Jungen.“ Altersarmut führe oft zu Rückzug, Bewegungsmangel, schlechterer Ernährung. All das wirke sich negativ auf die psychische Gesundheit aus.
Außerdem treten im Alter Verlusterfahrungen gehäuft auf. Partner sterben, Freunde ziehen ins Heim, Kinder leben weit entfernt. Manche Trauerprozesse kommen nicht zum Abschluss und frühere seelische Wunden brechen erneut auf – insbesondere, wenn die Alltagsstruktur wegfällt, soziale Kontakte abnehmen oder das Gedächtnis nachlässt. „Depressionen entstehen nicht allein durch äußere Umstände wie Verlust von Angehörigen oder chronische Krankheit, sondern entscheidend ist die Veranlagung, die vererbt oder auch durch Traumata in der Kindheit erworben sein kann“, sagt Professor Ulrich Hegerl, Vorstandsvorsitzender der Stiftung Deutsche Depressionshilfe. „Es handelt sich um eine eigenständige Erkrankung, die jeden mit einer entsprechenden Veranlagung treffen kann – auch Menschen, die bislang ein erfülltes Leben geführt haben.“
Fehlende Diagnose führt zu unzureichender Versorgung
Altersdepressionen sind häufig, werden aber zu selten erkannt – besonders bei Menschen in Pflegeheimen. Ein vom Innovationsfonds gefördertes Forschungsprojekt ergab, dass etwa 39 Prozent der Bewohnerinnen und Bewohner in Pflegeheimen an einer depressiven Symptomatik leiden. Nur rund 43 Prozent von ihnen erhalten demnach eine adäquate Diagnose und Behandlung (DAVOS-Projekt, Depression im Altenpflegeheim: Verbesserung der Behandlung durch ein gestuftes kollaboratives Versorgungsmodell, 2023 abgeschlossen).
Die Gründe dafür sind vielfältig: Zum einen fehlt es an Bewusstsein beim medizinischen Personal, zum anderen an Diagnosetools, die auf ältere Menschen zugeschnitten sind. „Geeignete Maßnahmen zur Prävention, Früherkennung und Behandlung sollten direkt in Pflegeheimen bereitgestellt werden“, fordert Riedel-Heller. In der Praxis fehle es aber oft an Fachpersonal mit geriatrischer Erfahrung, an Fortbildungen und an strukturellen Voraussetzungen.
Auch in der hausärztlichen Versorgung gibt es Defizite. „Viele Hausärztinnen und Hausärzte haben keine ausreichende Schulung in Alterspsychologie. Dabei sind sie die erste Anlaufstelle für viele ältere Patientinnen und Patienten”, so Riedel-Heller. Hilfreich könnten standardisierte Verfahren wie die Geriatrische Depressionsskala (abrufbar unter kcgeriatrie.de) sein. Doch auch hier fehlt es an flächendeckender Umsetzung.
Suizidalität nimmt im Alter zu
Die offizielle Todesursachenstatistik des Statistischen Bundesamtes zeigt, dass die Suizidrate mit steigendem Alter zunimmt. Im Jahr 2023 entfielen nach Zahlen des Statistischen Bundesamtes 46 Prozent aller Suizide auf Menschen im Alter ab 65 Jahren. Ihr Anteil an der Bevölkerung beträgt dagegen nur rund 22 Prozent. Statistiken zu Suizidhandlungen im Alter müssen zudem als Schätzungen angesehen werden: Die Unterbewertung der „stillen“ oder „verdeckten“ Suizide – gemeint sind damit zum Beispiel die Verweigerung der Nahrungsaufnahme oder das Unterlassen der notwendigen Medikamenteneinnahme – und die zahlreichen Grenzfälle zu tödlichen Unfall-verletzungen und weiteren unklaren Todesursachen führen zu einer großen Dunkelziffer nicht amtlich erfasster Suizide, insbesondere von älteren Menschen.
Quelle: deutsche-depressionshilfe.de; Statistisches Bundesamt
Info-Telefon der Stiftung Deutsche Depressionshilfe: 0800 33 44 5 33
Ansprechpartner beim Verdacht auf Depression und Suizidgefährdung sind Hausärzte, Psychiater und Psychologische Psychotherapeuten.
Hilfe bei suizidalen Gedanken: Notrufnummer 112; Telefonseelsorge mit den Nummern 0800 1110111 und 0800 1110222; telefonseelsorge.de
Psychotherapie wirkt auch im höheren Alter
Altersdepressionen sind behandelbar. Das Wichtigste ist, dass die Therapien an die Bedürfnisse und Lebenssituationen älterer Menschen angepasst werden. „Die Wirksamkeit insbesondere der kognitiven Verhaltenstherapie ist belegt“, erklärt Riedel-Heller. „Eine aktuelle Studie von Wissenschaftlern der Universität Leipzig, der Charité – Universitätsmedizin Berlin und des Zentralinstituts für Seelische Gesundheit in Mannheim zeigt, dass auch eine unterstützende Psychotherapie wirksam ist.“ Die Studie „CBTlate“ wurde 2023 in der Fachzeitschrift „Psychotherapie Psychosomatik Medizinische Psychologie“ veröffentlicht. Darin vergleichen die Forschenden eine kognitiv-behaviorale Therapie für ältere Menschen mit einer unterstützenden, nicht-spezifischen Intervention. Beide Therapien führten zu Verbesserungen der depressiven Symptome.
Auch die systemische Therapie sei für ältere Menschen geeignet, sagt Dr. Beate Baumgarte, Ärztin für Psychiatrie und Neurologie, sowie für Psychosomatische Medizin, Psychotherapie – Geriatrie, Systemische Supervisorin. „In dieser Behandlung werden Angehörige mit einbezogen. Die Sitzungen finden alle vier bis sechs Wochen statt.“ Diese geringe Frequenz erweise sich als alltagstauglich. Im Mittelpunkt der Gespräche stehe das Verstehen verschiedener Perspektiven. Es gehe um biografische Informationen, also um die Lebensgeschichte der Betroffenen, und darum, ihre Erfahrungen in Form von Erzählungen anschaulich zu machen. „Nicht immer lässt sich die Familie direkt in ein gemeinsames Gespräch einbinden“, erklärt Baumgarte. „Dann kann man stellvertretend mit Figuren wie Halmasteinen arbeiten.“ Hilfreich sei dabei die Methode der zirkulären Fragestellung: Statt nach der eigenen Sicht zu fragen, werde nach der Perspektive anderer gefragt – zum Beispiel: „Was würde Ihre Tochter sagen, wie es Ihnen gerade geht?“ Das mache Beziehungsdynamiken sichtbar und fördere neue Blickwinkel.
Bewegung ergänzt die Therapiemöglichkeiten
Zur Behandlung von Depressionen im Alter stehen zudem medikamentöse Therapien zur Verfügung, etwa mit selektiven Serotonin-Wiederaufnahmehemmern. Diese sind in der Regel gut verträglich, wirken jedoch laut „Gelbe Liste Pharmaindex“ oft langsamer als bei jüngeren Menschen. Bei schweren, therapieresistenten Depressionen kann auch eine Elektrokonvulsionstherapie (EKT) eingesetzt werden – ein Verfahren, das mithilfe kontrollierter Stromimpulse im Gehirn depressive Symptome lindert.
Ergänzend zu den genannten Behandlungsmöglichkeiten ist Bewegung von entscheidender Bedeutung. Körperliche Aktivität wirkt antidepressiv, reduziert Ängste, stärkt das Selbstwertgefühl und fördert soziale Teilhabe. Dabei muss es nicht immer Sport im klassischen Sinne sein. Schon regelmäßige Spaziergänge, leichte Gymnastik oder Bewegungsübungen im Sitzen haben nachweislich positive Effekte auf Stimmung und Wohlbefinden. Auch für ältere Menschen mit Bewegungseinschränkungen gibt es geeignete Angebote, etwa Stuhlgymnastik, angeleitete Dehnübungen oder Bewegungsgruppen in Pflegeeinrichtungen. Diese fördern nicht nur die körperliche Gesundheit, sondern wirken aktivierend, strukturieren den Tag und bieten Gelegenheiten für soziale Begegnungen.
Zugang zur Hilfe häufig erschwert
Doch ältere Menschen mit Depressionen bekommen noch zu selten therapeutische Hilfe. Gründe für die unzureichende Versorgung sind nicht nur lange Wartezeiten und der Fachkräftemangel, sondern auch die mangelnde Integration von Psychotherapie in Pflegeeinrichtungen, fehlende altersgerechte Therapieansätze sowie unzureichende Versorgungsmodelle in ländlichen Regionen. Deshalb fordert Riedel-Heller mehr Aufklärung über die verfügbaren Behandlungsangebote und plädiert „für eine gestufte, der Schwere der Erkrankung angemessene Versorgung – von der Online-Beratung bis hin zur stationären psychiatrischen Therapie“. Ein Beispiel für eine niedrigschwellige Unterstützung stellt der „Familiencoach Depression“ der AOK dar, der ein spezielles Modul für Depressionen im Alter enthält. Dieses Angebot ermöglicht es Erkrankten und ihren Angehörigen, auf praxisorientierte Hilfestellungen für typische Alltagssituationen zurückzugreifen.
Prävention durch stärkere soziale Bindungen

In der Prävention von Altersdepressionen sind die frühzeitige Sensibilisierung für Risikofaktoren und der gezielte Aufbau unterstützender Netzwerke entscheidende Faktoren. Denn gerade im Alter, wenn sich Lebensumstände verändern und soziale Bindungen schwächer werden, können Isolation und Einsamkeit eine zentrale Rolle bei der Entstehung depressiver Erkrankungen spielen. Präventive Maßnahmen wie soziale Interaktionen und die Förderung von Gemeinschaft können dem entgegenwirken und somit zur Verbesserung der Lebensqualität beitragen. Eine der Stellschrauben für Prävention und Gesundheitsförderung im Alter ist die soziale Teilhabe. Expertin Riedel-Heller fordert daher: „Wir brauchen einen stärkeren Fokus auf Prävention. Begegnungsstätten für Senioren, generationenübergreifende Wohnformen, psychologische Angebote in Stadtteilen und Pflegeeinrichtungen – all das hilft, Isolation zu verhindern.“
Auch digitale Technologien könnten neue Wege in der Prävention und Versorgung eröffnen wie Video-Sprechstunden, Online-Gruppen, Apps zur Stimmungsbeobachtung. Das kann ältere Menschen besonders in abgelegenen Regionen unterstützen. Voraussetzung ist jedoch, dass digitale Handhabung stärker gefördert wird – durch Schulungen, Leihgeräte und niedrigschwellige Beratungsangebote.
Innovative Projekte gegen Depression
Die Verantwortung, Altersdepression zu bekämpfen, liegt nicht allein bei der Medizin. Sie ist eine gesamtgesellschaftliche Aufgabe. „Aufmerksamkeit für die Symptomatik sowie Zuversicht auszustrahlen, den Anspruch auf Behandlung zu vermitteln und diese zu begleiten, sind wichtige Aufgaben für Mitarbeiter in Pflegeeinrichtungen, Ärzte und Angehörige“, erläutert Dr. Astrid Maroß vom AOK-Bundesverband. „Prävention und frühe Intervention können entscheidend dazu beitragen, die Lebensqualität von älteren Menschen zu erhalten und ihre Autonomie so lange wie möglich zu bewahren“, so die Fachärztin für Neurologie, Psychiatrie und Psychotherapie.
Innovative Projekte wie BRIDGE (Bewegung und Digitalisierung bei Depression im Alter) und die „Mobile Krisen- und Lebensberatung 65+“ zeigen, wie moderne Versorgung aussehen kann. BRIDGE fördert körperliche Aktivität und digitales Miteinander, während die mobile Beratung psychologische Hilfe direkt zu bewegungseingeschränkten älteren Menschen bringt – ein Modell mit großem Potenzial. BRIDGE wurde von der Deutschen Gesellschaft für Gerontopsychiatrie und -psychotherapie ins Leben gerufen. Es läuft seit 2021 und richtet sich an ältere Menschen, die mit Depressionen zu kämpfen haben. Über digitale Plattformen können Senioren an Bewegungsübungen teilnehmen, gleichzeitig wird der Austausch mit anderen Menschen gefördert. Die Erfahrungen zeigen, dass die Teilnehmenden nicht nur körperliche Fortschritte machen, sondern auch von der digitalen Vernetzung profitieren, was die soziale Isolation verringert und das psychische Wohlbefinden fördert.
Das Projekt „Mobile Krisen- und Lebensberatung 65+“ wird von verschiedenen Wohlfahrtsverbänden und Beratungsstellen in mehreren Regionen Deutschlands angeboten. Es zielt darauf ab, ältere Menschen, die Schwierigkeiten haben, ihre Wohnung zu verlassen oder in ländlichen Gegenden leben, psychologisch zu unterstützen. Seit dem Start im Jahr 2020 kommen professionelle Berater zu den Menschen nach Hause oder in betreute Wohnanlagen. In den vergangenen Jahren hat sich das Modell als erfolgreich erwiesen, da es den Zugang zu benötigter Unterstützung erleichtert und in Krisenzeiten älteren Menschen Hilfe anbietet.
Alle haben ein Recht auf seelisches Wohlbefinden
Nicht zuletzt müssen sich gesellschaftliche Vorstellungen vom Alter verändern. „Wir müssen bei den Altersbildern in unseren Köpfen ansetzen und in Anti-Stigma-Arbeit investieren“, sagt Riedel-Heller. „Die Alterskompetenz von Ärzten, Psychotherapeuten und Pflegekräften muss gefördert werden.“ Dazu gehöre, dass die Bedürfnisse von Seniorinnen und Senioren stärker in der Ausbildung und Weiterbildung von Fachkräften berücksichtigt werden.
Neue Versorgungsmodelle wie die stationsäquivalente Behandlung – also die Behandlung schwer erkrankter Patientinnen und Patienten durch mobile, multiprofessionelle Teams im häuslichen Umfeld – zeigen, dass Altern nicht gleichbedeutend mit Verzicht auf Therapie ist. Beispielhaft ist das Projekt „Gesundheitsnetzwerk Ältere Menschen“ in der Region Rheinland-Pfalz. Seit 2018 werden dort schwer erkrankte ältere Patienten durch mobile, multiprofessionelle Teams in ihrem Zuhause behandelt. Diese Teams setzen sich aus Ärzten, Pflegekräften, Therapeuten und Sozialarbeitern zusammen und bieten eine umfassende Versorgung, die normalerweise nur in einem Krankenhaus möglich wäre. Das Projekt soll älteren Menschen bestmögliche medizinische und pflegerische Versorgung bieten, ohne dass sie in ein Krankenhaus eingewiesen werden müssen. Vielmehr geht es um Zugang, Würde und Möglichkeiten – auch im hohen Alter. „Alte Menschen haben ein Recht auf seelische Gesundheit“, betont Sozialmedizinerin Riedel-Heller. „Wir müssen aufhören, psychische Erkrankungen im Alter als gegeben hinzunehmen. Jeder Mensch, auch mit 80 oder 90, hat das Recht auf Lebensqualität und seelisches Wohlbefinden.“
Mitwirkende des Beitrags

Autorin



Datenschutzhinweis
Ihr Beitrag wird vor der Veröffentlichung von der Redaktion auf anstößige Inhalte überprüft. Wir verarbeiten und nutzen Ihren Namen und Ihren Kommentar ausschließlich für die Anzeige Ihres Beitrags. Ihre E-Mail-Adresse wird nicht veröffentlicht, sondern lediglich für eventuelle Rückfragen an Sie im Rahmen der Freischaltung Ihres Kommentars verwendet. Die E-Mail-Adresse wird nach 60 Tagen gelöscht und maximal vier Wochen später aus dem Backup entfernt.
Allgemeine Informationen zur Datenverarbeitung und zu Ihren Betroffenenrechten und Beschwerdemöglichkeiten finden Sie unter https://www.aok.de/pp/datenschutzrechte. Bei Fragen wenden Sie sich an den AOK-Bundesverband, Rosenthaler Str. 31, 10178 Berlin oder an unseren Datenschutzbeauftragten über das Kontaktformular.