Soziale Ungleichheit prägt Gesundheitsrisiken weiterhin
Rauchen, ungesunde Ernährung, Alkoholkonsum und Bewegungsmangel tragen maßgeblich zu Krankheit und vorzeitiger Sterblichkeit bei. Besonders stark betroffen sind davon vulnerable Bevölkerungsgruppen – also Menschen, deren Gesundheitschancen durch niedrigen Sozialstatus, begrenzte finanzielle Ressourcen oder ungünstige Lebensumfelder eingeschränkt sind. Ausschlaggebend ist dabei weniger individuelles Fehlverhalten als der Mangel an gesundheitsförderlichen Rahmenbedingungen.

Ein erheblicher Anteil der Todesfälle in Deutschland steht laut dem jüngst vom AOK-Bundesverband in Kooperation mit dem Deutschen Krebsforschungszentrum (DKFZ) vorgestellten Public Health Index (PHI) im Zusammenhang mit vier lebensstilbedingten Risikofaktoren: Tabak- und Alkohol-Konsum, ungesunder Ernährung sowie mangelnder körperlicher Aktivität. Diese Faktoren spielen laut OECD bei etwa vier von zehn Todesfällen eine zentrale Rolle (siehe Grafik). Der PHI betont dabei, dass ungesundes Verhalten nicht primär auf individuelles Handeln zurückzuführen ist, sondern wesentlich durch soziale, ökonomische und räumliche Rahmenbedingungen geprägt wird.
Soziale Lage entscheidet über Lebenserwartung
Zwar ist die Gesundheitskompetenz der Bevölkerung in Deutschland laut der HLS-GER 3-Studie von 2025 leicht gestiegen (siehe Hinweis 1), dennoch bestehen weiterhin deutliche soziale Unterschiede. Diese sind weniger Ausdruck fehlenden Wissens als ungleicher Lebensbedingungen: Für viele Menschen in vulnerablen Lebenslagen sind zum Beispiel gesunde Ernährung, Bewegung und Tabakverzicht im Alltag schwer umzusetzen – etwa aufgrund begrenzter finanzieller Mittel, bewegungshemmender Wohnumgebungen oder eines von existenziellen Sorgen geprägten Alltags (siehe Hinweis 2). Entsprechend ist die Lebenserwartung in sozial benachteiligten Regionen weiterhin niedriger als in besser gestellten Gebieten; laut Robert-Koch-Institut hat sich dieser Unterschied in den vergangenen Jahren weiter verstärkt.
Hohe Krankheitslast – hohe volkswirtschaftliche Kosten
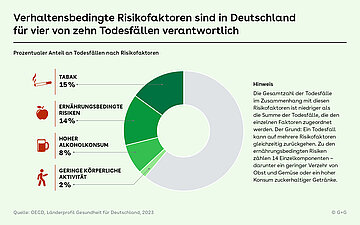
Rauchen, Alkoholkonsum, unausgewogene Ernährung und Bewegungsmangel zählen zu den zentralen Risikofaktoren für chronische Erkrankungen. In Deutschland entfielen 2023 laut Statistischem Bundesamt rund ein Drittel aller Todesfälle auf Herz-Kreislauf-Erkrankungen, Krebserkrankungen machten gut 22 Prozent der Todesursachen aus.
Zugleich verursachen diese Risikofaktoren erhebliche volkswirtschaftliche Kosten: Allein Tabakkonsum schlägt dem Jahrbuch Sucht der Deutschen Hauptstelle für Suchtfragen (siehe Quellenangabe) zufolge jährlich mit rund 97 Milliarden Euro zu Buche, Alkoholkonsum mit etwa 57 Milliarden Euro. Bei Adipositas sind es rund 63 Milliarden Euro. Unzureichende körperliche Aktivität verursacht zudem jährliche Mehrkosten von durchschnittlich 482 Euro pro Person.
Prävention braucht politische Rahmenbedingungen
Nach Angaben der OECD könnten in Deutschland rund 190.000 Todesfälle pro Jahr verhindert werden. Das größte Potenzial sieht der PHI dabei nicht in der individuellen Verhaltensänderung, sondern in konsequenten Maßnahmen der Verhältnisprävention, die die Entstehung chronischer Erkrankungen von vornherein erschweren. Dazu zählen unter anderem wirksame Werbebeschränkungen für gesundheitsschädliche Produkte, steuerliche Lenkungsinstrumente wie Abgaben auf zuckerhaltige Getränke, rauchfreie öffentliche Räume sowie bewegungsfreundlich gestaltete Kommunen.
Deutschland bleibt bei Prävention Schlusslicht
Der PHI zeigt, dass Deutschland bei nationalen Präventionsmaßnahmen in den vier zentralen Risikobereichen Tabak, Alkohol, Ernährung und Bewegung weiterhin erheblichen Nachholbedarf hat. Im europäischen Vergleich belegt es Platz 17 von 18 untersuchten Ländern und gehört damit zu den Schlusslichtern.
Im Vorwort des PHI weist Barbara Bitzer, Sprecherin des Wissenschaftsbündnisses Deutsche Allianz Nichtübertragbare Krankheiten (DANK) und Geschäftsführerin der Deutschen Diabetes Gesellschaft (DDG), darauf hin, dass die meisten sogenannten Volkskrankheiten – darunter Diabetes mellitus Typ 2, Bluthochdruck und Übergewicht – vermeidbar wären, wenn Prävention nicht allein als Privatsache verstanden, sondern politisch ganzheitlich betrachtet würde. Derzeit setze die Bundesregierung weiterhin auf „Appelle an die Eigenverantwortung, auf freiwillige Maßnahmen der Industrie, auf die Verantwortung der Bundesländer oder auf einzelne Projekte, die zumeist aber nur diejenigen erreichen, die sich ohnehin gesundheitsbewusst verhalten“.
WHO: Wirksame Prävention setzt an den Lebenswelten an
Die von der Weltgesundheitsorganisation empfohlenen sogenannten „Best Buys“ zeigen, dass wirksame Prävention insbesondere über strukturelle Maßnahmen in den Lebenswelten ansetzt. Dazu zählen laut WHO neben den oben genannten Maßnahmen zum Beispiel rauchfreie Arbeitsplätze zur Reduktion des Tabakkonsums, Steuern und eine eingeschränkte Verfügbarkeit von Alkohol sowie verbindliche Qualitätsstandards für die Verpflegung in öffentlichen Einrichtungen.
Hinweis 1: Die Einschätzung der Gesundheitskompetenz hängt auch von den Messinstrumenten ab. So kam 2024 eine Studie der Technischen Universität München, bei der die Internet-nutzende Bevölkerung in Deutschland befragt wurde, im Gegensatz zur HLS-GER 3-Untersuchung zu dem Ergebnis, dass die Gesundheitskompetenz in Deutschland sich deutlich verschlechtert hat.
Hinweis 2: Demgegenüber kommt eine Untersuchung des Robert-Koch-Instituts zu dem Ergebnis, dass riskanter Alkoholkonsum eher in Bevölkerungsgruppen mit höherem Bildungsniveau verbreitet ist.
Weitere Quelle:
Effertz T. Die volkswirtschaftlichen Kosten von Alkohol und Tabakkonsum in Deutschland. In: Deutsche Hauptstelle für Suchtfragen. DHS Jahrbuch Sucht 2020. Pabst Science Publishers; 2020;225–234.
Mitwirkende des Beitrags

Autorin













Datenschutzhinweis
Ihr Beitrag wird vor der Veröffentlichung von der Redaktion auf anstößige Inhalte überprüft. Wir verarbeiten und nutzen Ihren Namen und Ihren Kommentar ausschließlich für die Anzeige Ihres Beitrags. Ihre E-Mail-Adresse wird nicht veröffentlicht, sondern lediglich für eventuelle Rückfragen an Sie im Rahmen der Freischaltung Ihres Kommentars verwendet. Die E-Mail-Adresse wird nach 60 Tagen gelöscht und maximal vier Wochen später aus dem Backup entfernt.
Allgemeine Informationen zur Datenverarbeitung und zu Ihren Betroffenenrechten und Beschwerdemöglichkeiten finden Sie unter https://www.aok.de/pp/datenschutzrechte. Bei Fragen wenden Sie sich an den AOK-Bundesverband, Rosenthaler Str. 31, 10178 Berlin oder an unseren Datenschutzbeauftragten über das Kontaktformular.