Wartezeiten auf Arzttermine - Zahlen und Hintergründe
Viele Menschen empfinden die Wartezeiten auf einen Facharzttermin als zu lang. Das bestätigt eine Versichertenbefragung im Auftrag des GKV-Spitzenverbands (GKV-SV) im Februar 2025. Demnach warten gesetzlich Versicherte grundsätzlich länger auf einen Termin bei einem Facharzt (25 Prozent der Befragten gaben länger als 30 Tage an) als auf einen Termin bei einem Hausarzt (25 Prozent der Befragten warten länger als 3 Tage).
Das niedersächsische Gesundheitsministerium hatte eine Bundesratsinitiative zur gleichberechtigten Terminvergabe in Arztpraxen eingebracht, die von der Länderkammer im März 2025 beschlossen und über die Forderung eines Primärarztsystems im Koalitionsvertrag berücksichtigt wurde. Auch die AOK-Gemeinschaft hat das Thema im Papier zu einem Sofortprogramm nach der Bundestagswahl aufgegriffen.
„Wir brauchen ein einheitliches, gerechtes System zur Terminvergabe. Deswegen unterstützen wir ein Primärarztmodell wie im Koalitionsvertrag. Eine bessere Patientensteuerung ist dringend erforderlich, um auch in der Zukunft die Versorgung zu sichern und die ärztlichen Ressourcen gezielt einzusetzen. “

Vorstandsvorsitzender der AOK Niedersachsen
Welche Gründe gibt es für lange Wartezeiten und wie könnten Lösungen aussehen?
Es gibt viele Faktoren, die Auswirkungen auf das Thema Wartezeiten haben. Zum Beispiel gibt es heute zwar so viele Ärztinnen und Ärzte wie noch nie, es steht aber trotzdem nicht mehr ärztliche Zeit zur Verfügung. Ein Grund dafür ist, dass mehr Ärzte in Teilzeit arbeiten. In Niedersachsen sind laut der Kassenärztlichen Vereinigung Niedersachsen (KVN) 16.992 Vertragsärzte und Vertragspsychotherapeuten (Stand 31.12.2024) tätig. Von ihnen sind 11.183 zugelassen (eigene Niederlassung bzw. Praxis) und hiervon arbeiten 27,4 Prozent in Teilzeit.
Des Weiteren wachsen die Möglichkeiten und die Spezialisierung in der Medizin: Neue Untersuchungs- und Behandlungsverfahren kommen hinzu und die Nachfrage nach medizinischen Leistungen steigt dementsprechend. Verglichen mit anderen Ländern ist die Häufigkeit von Arztbesuchen in Deutschland sehr hoch.
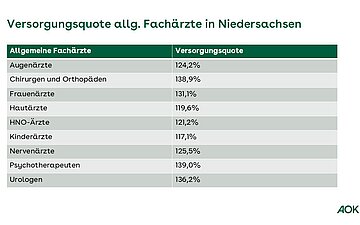
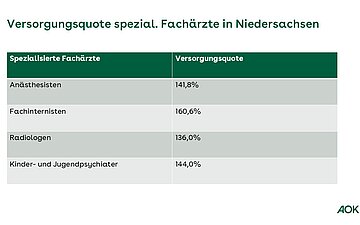
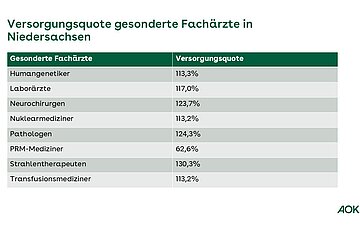
Der Versorgungsgrad in Niedersachsen ist hoch: Die durchschnittliche Versorgungsquote bei Hausärzten in Nds. beträgt 99,79 Prozent, bei über 21 Facharztgruppen im Mittel rund 124,99 Prozent (Stichtag 30.12.2024).
Regional gibt es allerdings Unterschiede: manche Facharztgruppen sind in manchen Regionen weniger vertreten als in anderen.
Der Berechnungen des Bedarfsplans sind komplex. Häufig wird kritisiert, dass die Zahlen nicht den genauen Bedarf abbilden. Zusätzlich können Ärztinnen und Ärzte ihren Praxisstandort in dem jeweiligen Planungsbereich weitestgehend frei wählen. So kommt es insbesondere in großflächig beplanten Gebieten vor, dass sich Niederlassungen auf bestimmte Städte konzentrieren und die umliegenden Regionen für die Niederlassung nicht attraktiv zu sein scheinen. Patientinnen und Patienten, die keine weiteren Wege auf sich nehmen können oder wollen, haben oft Nachteile eine Praxis zu finden, da viele Praxen zu weit entfernt sind.
Angestellte Ärztinnen und Ärzte werden mit einem sogenannten vollen Versorgungsauftrag in der Bedarfsplanung berücksichtigt und können dennoch mit über 30 Stunden in Teilzeit arbeiten. Sollten viele Ärztinnen und Ärzte eine Teilzeittätigkeit mit beispielsweise 31 Stunden je Woche wählen, entsteht eine Lücke, die anhand der Versorgungsquote nicht ersichtlich wird. Generell wird häufig beschrieben, dass eine Anstellung gegenüber einer Niederlassung in einer eigenen Praxis für jüngere Ärztinnen und Ärzte attraktiver ist. Eine Studie der TU München (Institut für Allgemeinmedizin und Versorgungsforschung, Januar 2023 bis Dezember 2025) untersucht diesen Wandel: Demnach haben niedergelassene Ärztinnen und Ärzte in der Vergangenheit mehr Stunden gearbeitet, sodass aktuell drei nachwachsende Arbeitskräfte für den Ersatz von zwei Ärztinnen oder Ärzten notwendig sind. Gleichzeitig trägt eine steigende Nachfrage durch ein einerseits verändertes Gesundheitsbewusstsein sowie andererseits einer Zunahme von Volkskrankheiten wie etwa Diabetes mit regelmäßigen Kontrollterminen zu einer höheren Auslastung in den Praxen bei.
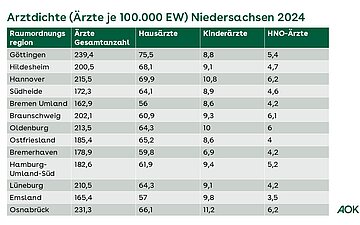
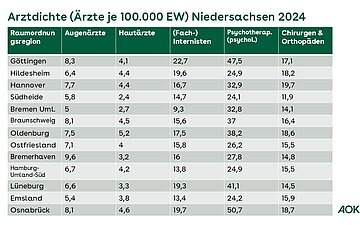
Arztdichte in Niedersachsen
Zur Arztdichte (Ärzte je 100.000 Einwohner) in Niedersachsen sind nachfolgend die wichtigsten Arztgruppen auf Ebene der Raumordnungsregionen dargestellt (Datenquelle KBV Gesundheitsdaten):
Gesetzliche und private Krankenversicherung
Das Gesundheitssystem in Deutschland ist gekennzeichnet durch das Nebeneinander von gesetzlicher und privater Krankenversicherung. In Niedersachsen sind rund 7,2 Mio. Menschen gesetzlich versichert. Obwohl oft behauptet wird, dass der Krankenversicherungsschutz in der PKV der Absicherung in der GKV überlegen ist, belegt eine kürzlich veröffentlichte Studie von Stiftung Warentest, dass dies so allgemein nicht stimmt. Eine private Krankenversicherung bedeute nicht automatisch auch eine bessere Versorgung. Beispielsweise bieten PKV-Tarife oft sogar weniger Leistungen an, als gesetzliche. Denn viele PKV-Tarife umfassen nicht das komplette Leistungsspektrum mit Reha-Leistungen und Vorsorgekuren, Palliativpflege, häuslicher Krankenpflege oder ambulanter Psychotherapie. Es kommt hier immer darauf an, welche Leistungen der Kunde mit seiner Versicherung vereinbart hat.
Allein nach medizinischer Notwendigkeit sollte entschieden werden, wie schnell ein Patient einen Termin zur Untersuchung bzw. Behandlung bekommt. Dass aber auch der Versicherungsstatus eine nicht unwesentliche Rolle spielen könnte, hängt mit Unterschieden in der ambulanten Vergütung zusammen. Für die Behandlung eines Privatpatienten kann ein niedergelassener Arzt bei gleichem Leistungsumfang zum Teil mehr als das Doppelte abrechnen. Die unterschiedlichen Regelwerke, die Gebührenordnung für Ärzte (GOÄ) und der Einheitliche Bewertungsmaß stab (EBM) legen diese Vergütungsunterschiede fest. Für Kliniken gilt dies im Übrigen nicht: GKV und PKV zahlen hier gleiches Geld für gleiche Leistungen.
Beispiel: ambulante MRT-Untersuchung
Für ein MRT des Schädels als EBM-Leistung können aktuell 130,50 EUR, nach GOÄ bis zu 256,46 EUR abgerechnet werden.
Beispiel: ambulantes Langzeit-EKG
Für ein Langzeit-EKG können als EBM-Leistung aktuell 5,95 EUR, nach GOÄ bis zu 23,31 EUR abgerechnet werden.
Hinweis: Die Leistungsinhalte können sich minimal unterscheiden, der Arzt kann bei der GOÄ je nach Schwere eines Falls mehr oder weniger berechnen.
Der Grund für die unterschiedlichen Vergütungen ist, dass die GKV mehr Leistungsausgaben stemmen muss und zudem noch für sogenannte versicherungsfremde und solidarische Leistungen aufkommt. Dies sind beispielsweise die kostenlose Versicherung für Menschen ohne eigenes Einkommen, Prävention in Schulen oder Betrieben oder auch Forschungsprojekte (Innovationsfonds). Hinzu kommt: Wer sich in der PKV versichern möchte, muss zunächst eine Gesundheitsprüfung ablegen. Ist jemand bereits von einer chronischen oder kostenintensiven Krankheit betroffen, kann ihn die private Krankenversicherung ablehnen. Die GKV tut das nicht. Aus der Public Health Forschung ist bekannt, dass die Menschen, die sich in der PKV versichern dürfen (Menschen mit höherem Einkommen, Beamte und Selbständige), im Schnitt gesünder sind, als die Bevölkerung insgesamt betrachtet. Die PKV hat damit geringere Krankheitskosten und keine Kosten für Solidarleistungen - und kann Ärzten somit eine höhere Vergütung zahlen.
„Das Land Niedersachsen bekennt sich zu einem gerechten Gesundheitssystem, das Sicherheit und Verlässlichkeit gewährleistet. Eine wichtige Grundvoraussetzung ist dabei der gleichberechtigte Zugang zu schneller, qualitativ hochwertiger medizinischer Versorgung. Allen Bürgerinnen und Bürgern muss dieser Zugang unabhängig von ihrem Einkommen, ihrem Wohnort oder der Frage, ob sie privat oder gesetzlich krankenversichert sind, möglich sein.“

Niedersächsischer Minister für Soziales, Arbeit, Gesundheit und Gleichstellung
Die Arbeit der Terminservicestellen
Die Kassenärztlichen Vereinigungen sind seit 2016 gesetzlich verpflichtet, Terminservicestellen (Tel. 116 117 und im Internet unter: https://www.116117-termine.de/) zu betreiben und Versicherten Behandlungstermine bei einem Vertragsarzt zu vermitteln. Dabei gilt:
Die Terminservicestellen müssen Versicherten mit einem berechtigten Vermittlungswunsch innerhalb einer Woche nach Kontaktaufnahme einen Behandlungstermin bei einem Arzt vermitteln.
- Die Wartezeit auf den Behandlungstermin soll vier Wochen nicht überschreiten, die Vier-Wochen-Frist gilt nicht bei Routineuntersuchungen und Behandlungen von Bagatellerkrankungen (verschiebbare Untersuchungen).
- Bei Terminen für eine psychotherapeutische Akutbehandlung gilt eine Wartezeit auf den Behandlungstermin von maximal zwei Wochen. Gesetzlich Versicherte haben zudem die Möglichkeit, eine Offene Sprechstunde bei Fachärzten der wohnortnahen Grundversorgung zu besuchen.
- Diese Fachärztinnen und Fachärzte müssen offene Sprechstunden anbieten: Augenärzte / Chirurgen / Gynäkologen / HNO- Ärzte / Hautärzte / Kinder- und Jugendpsychiater / Nervenärzte / Neurologen / Neurochirurgen / Orthopäden / Psychiater / Urologen.
Politische Herausforderungen
Der Gesetzgeber hat in den letzten Jahren versucht, die Wartezeiten für GKV-Versicherte zu verkürzen. Offene Sprechstunden in der fachärztlichen Grundversorgung, Honorarzuschläge für Neupatienten oder insgesamt längere Sprechstundenzeiten für GKV-Versicherte wurden gesetzlich geregelt. Doch die Maßnahmen gehen nicht die wesentliche Ursache des Wartezeiten-Problems an. Mit einem einheitlichen Vergütungssystem, das losgelöst vom Versicherungsstatus für alle Patienten gilt, ginge voraussichtlich der Anreiz verloren, Privatpatienten vorzuziehen. Eines solches Honorarsystem würde allerdings voraussetzen, dass es ein gemeinsames solidarisches Versicherungssystem gibt – dies ist derzeit nicht oder kaum politisch umsetzbar.
Eine weitere Möglichkeit wäre, die privaten Krankenversicherer in den Risikostrukturausgleich mit der GKV einzubeziehen. Das hieße, dass Privatversicherer, die im Schnitt besserverdienende und gesündere Menschen versichern (vgl. Ochmann, R./Albrecht, M./Schiffhorst, G. (2020): Geteilter Krankenversicherungsmarkt. Risikoselektion und regionale Verteilung der Ärzte. Online im Internet: https://www.bertelsmann-stiftung.de/fileadmin/files/BSt/Publikationen/GrauePublikationen/VV_Studie_Geteilter_Krankenversicherungsmarkt.pdf vom 09.04.2025), eine Solidarabgabe an den Gesundheitsfonds entrichten würden. In einer Ausbaustufe müssten dann Beitragseinnahmen unter privaten Versicherern und gesetzlichen Krankenkassen fair verteilt werden.
Bessere Patientensteuerung
Unabhängig von der Versicherung braucht es eine gute Steuerung von immer komplexer werdenden Behandlungen. Der Hausarzt oder die Hausärztin könnte hier als Lotse im Gesundheitswesen fungieren. Bei der Hausarztzentrierten Versorgung (HzV) beispielsweise ist die Hausärztin oder der Hausarzt die erste Anlaufstelle für Patientinnen und Patienten und koordiniert alle Behandlungsschritte.
Medizin immer interdisziplinärer
Eine Analyse der AOK Niedersachsen zeigt Erfolge der HzV bei der Verbesserung der Präventionsmaßnahmen und der Impfquoten in Niedersachsen: Beispielsweise ist die Wahrscheinlichkeit, eine Grippeschutzimpfung zu erhalten, bei HzV-Teilnehmenden um ein Drittel höher als bei Nichtteilnehmenden, Auch Früherkennungsuntersuchungen, wie Hautkrebsscreenings und Darmkrebsvorsorge, werden doppelt so häufig in Anspruch genommen und chronisch Erkrankte nehmen häufiger an sogenannten Disease-Management-Programmen teil.
Weiter ist es wichtig, die Notfallversorgung zu reformieren. Das Ziel muss sein, dass Hilfesuchende im Notfall schnell und unkompliziert die richtige Anlaufstelle finden, um bedarfsgerecht versorgt zu werden. Geplant ist die Vernetzung von Rettungsleitstellen und neuen Akutleitstellen sowie die Einrichtung integrierter Notfallzentren. Die hierzu bereits geplante Reform wurde aufgrund des vorzeitigen Endes der Ampelkoalition in die nächste Legislaturperiode verschoben. Hier besteht dringender Handlungsbedarf. Die neue Koalition plant jedoch auch bereits, gesetzliche Änderungen in diesem Bereich schnell einzubringen.
Aber auch unnötige Arztbesuche müssen verringert werden. Ein Beispiel: Die telefonische Krankschreibung kann Arztpraxen entlasten. In Auswertungen des Wissenschaftlichen Instituts der AOK (WIdO) zu den Fehlzeiten in der Pandemie wird deutlich, dass die Möglichkeit der telefonischen Krankschreibung verantwortungsvoll genutzt wurde. Sie ist eine Möglichkeit, die Arztpraxen gerade bei Infektionswellen zu entlasten und Kontakte mit erkrankten Personen zu reduzieren. Zudem ist die Entlastung ärztlicher Arbeitszeit durch Delegation von Aufgaben zum Beispiel an Medizinische Fachangestellte (MFA) und Nutzung technischer Hilfsmittel wie KI oder Videosprechstunden unerlässlich.
Fazit: Es muss an verschiedenen Stellschrauben gedreht werden, um die Steuerung nach medizinischer Dringlichkeit zu verbessern und die Wartezeiten erfolgreich zu verkürzen.