Gehirn & Nerven
Trigeminusneuralgie: Was hilft gegen den Schmerz?
Veröffentlicht am:12.08.2021
aktualisiert am 30.04.2024
7 Minuten Lesedauer
Ein Windhauch reicht oft schon aus und ein elektrisierender Schmerz fährt wie ein Blitz durchs Gesicht. Die Attacken einer Trigeminusneuralgie zählen zu den stärksten Schmerzen, die es gibt. Was es damit auf sich hat und welche Therapien es gibt, lesen Sie hier.

© iStock / Pheelings Media
Was ist eine Trigeminusneuralgie?
Betroffene einer Trigeminusneuralgie berichten von extremen Gesichtsschmerzen, die plötzlich spontan oder auch bei der kleinsten Bewegung oder Berührung auftreten können – ein Windhauch kann oft schon ausreichen. Durch diese Schmerzen erleben sie viele alltägliche Vorgänge, wie zum Beispiel Sprechen, Kauen oder Schlucken, als belastende Herausforderungen, die sie lieber vermeiden würden. Sie beschreiben die Schmerzen als:
- blitzartig einschießend
- extrem intensiv
- elektrisierend
- stechend
- scharf
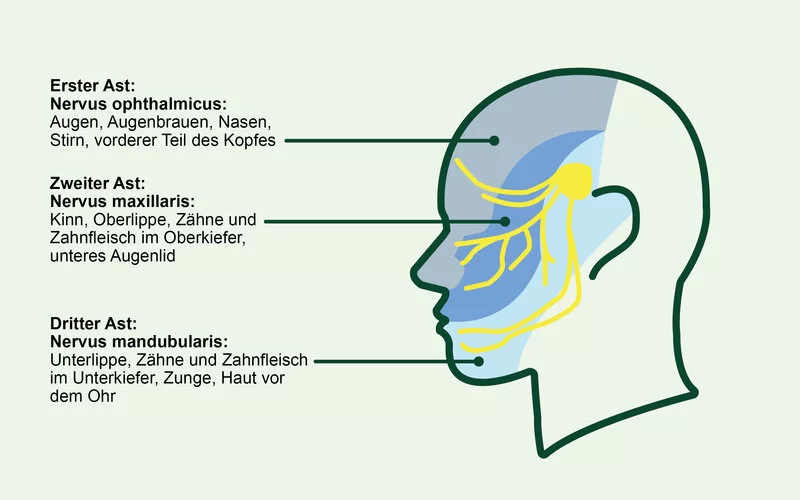
Die Schmerzen gehen ohne eine äußere Schädigung des Körpers oder des Kopfes einher. Sie entstehen vielmehr im Versorgungsgebiet eines bestimmten Nervs, dem sogenannten Trigeminusnerv. Er ist der fünfte Hirnnerv, auch Drillingsnerv genannt, und ist mit seinen sensiblen Ästen für die Wahrnehmung und Weiterleitung von Berührungs- und Schmerzreizen im Bereich des Gesichts verantwortlich. Die Schmerzen sind dabei meist auf das Versorgungsgebiet des zweiten oder dritten Astes oder auch auf beide gemeinsam begrenzt und auf eine Gesichtshälfte beschränkt. Nur selten ist der Stirnast beteiligt.
© AOK
Welche Ursachen hat eine Trigeminusneuralgie?
Die Internationale Kopfschmerzgesellschaft (International Headache Society, IHS) unterscheidet drei Formen der Trigeminusneuralgie:
- Klassische Trigeminusneuralgie
Nach heutigem Wissensstand geht die Medizin davon aus, dass für die klassische Trigeminusneuralgie eine Verengung des Trigeminusnervs durch ein Blutgefäß ursächlich ist. Das heißt, ein Blutgefäß engt den Nerv im Bereich des Hirnstamms derart ein, dass er nicht mehr wie gewohnt funktionieren kann. Es kommt zu einer Nervenschädigung, bei der die Signale der Reize, die eigentlich nicht schmerzhaft sind, auf Schmerzfasern umgeleitet werden. Für den Patienten oder die Patientin äußert sich das dann mit Schmerzanfällen. - Sekundäre Trigeminusneuralgie
Die Trigeminusneuralgie kann das Symptom einer anderen Erkrankung sein. Dabei kann es sich beispielsweise um eine Multiple Sklerose, einen Hirntumor, Hirnmetastasen oder auch um eine Gefäßmissbildung handeln. Besonders bei jüngeren Patienten und Patientinnen sollte bei starken Schmerzen im Gesicht immer auch an eine Multiple Sklerose gedacht werden, da die Häufigkeit der Trigeminusneuralgie bei MS-Patientinnen und -Patienten bei etwa ein bis zwei Prozent liegt, während sie in der Gesamtbevölkerung nur etwa 0,04 Prozent beträgt. - Idiopathische Trigeminusneuralgie
Liegen wiederkehrende anfallsartige einseitige Gesichtsschmerzattacken vor, die die Kriterien für eine Trigeminusneuralgie erfüllen, und wird weder eine klassische noch eine symptomatische Diagnose bestätigt, so spricht man von einer idiopathischen Form. Als idiopathisch werden Erkrankungen ohne bekannte Ursache bezeichnet.
Passende Artikel zum Thema
Was löst die Schmerzen aus und wie lange dauern sie an?
Minimale Reize wie Sprechen, Rasieren, Kauen, Zähneputzen, eine Berührung, kaltes Wasser oder ein kalter Luftzug können die Schmerzen auslösen (auch Triggerfaktoren genannt). Aber auch Stress kann dafür verantwortlich sein. Das macht die Krankheit zum ständigen Begleiter der Betroffenen und deren Familien. Tanzen mit der Freundin, kuscheln mit dem Partner, toben mit den Kindern – schöne Momente werden zum Risiko für eine Schmerzattacke. Auch die Produktivität der Arbeit leidet, sofern Erkrankte sie überhaupt noch ausüben können.
Die heftigen Schmerzattacken sind dabei kurzanhaltend. Sie dauern einige Sekunden bis wenige Minuten, können aber mehrmals pro Tag dicht hintereinander auftreten. Eine Trigeminusneuralgie tritt episodisch auf. Betroffene können über Wochen und Monate häufig Schmerzattacken haben und darauf über Wochen und Monate eine schmerzfreie Phase erleben.
Schmerztagebuch bei Trigeminusneuralgie
Kalte Luft, Stress oder einfach nur Zähneputzen: Bei einer Trigeminusneuralgie treten die Schmerzen in unterschiedlichen Situationen auf. Mithilfe eines Schmerztagebuchs, zum Beispiel von der Deutschen Migräne- und Kopfschmerzgeschaft, können Betroffene genau dokumentieren, in welchen Situationen die Attacken aufgetreten sind, wie intensiv der Schmerz war und wie gut die Medikamente gewirkt haben. Dies kann eine wichtige Säule für die weitere Behandlung bilden. Zudem hilft ein solches Tagebuch, in Zukunft bestimmte Triggerfaktoren zu umgehen, um eine Attacke zu vermeiden.
Welche Folgen kann eine Trigeminusneuralgie haben?
Da die Schmerzattacken heftig sind, verweigern manche Betroffene die Nahrungsaufnahme oder nehmen nur noch Flüssiges mit einem Strohhalm zu sich, um mögliche Schmerzen zu vermeiden. Die Folgen können ein Gewichtsverlust und Flüssigkeitsmangel sein. Die starken Schmerzen sind auch eine enorme psychische Belastung und können mit depressiven Verstimmungen einhergehen.
Wer ist betroffen?
Die Trigeminusneuralgie ist eine seltene Erkrankung. In der Regel tritt sie erst ab dem 50. Lebensjahr auf. Frauen leiden häufiger als Männer unter dem Gesichtsschmerz. Pro Jahr erkranken 5 von 100.000 Frauen neu an einer Trigeminusneuralgie – und 3 von 100.000 Männern.
Passende Angebote der AOK
Info-Telefon zu medizinischen Fragen
Ob Trigeminusneuralgie oder andere Schmerzen – Fachleute von AOK-Clarimedis stehen Ihnen rund um die Uhr mit medizinischen Informationen zur Seite.
Wie wird die Trigeminusneuralgie-Diagnose gestellt?
Aufgrund der charakteristischen Symptomatik ist eine Trigeminusneuralgie für einen Neurologen beziehungsweise eine Neurologin in der Regel leicht zu diagnostizieren. In einem ausführlichen Gespräch erkundigt sich der Arzt oder die Ärztin unter anderem über den Verlauf, die Dauer und Ausprägung sowie über die Auslöser der Gesichtsschmerzen. Es folgt eine neurologische Untersuchung. Hier wird die Trigeminusneuralgie von Erkrankungen mit ähnlichen oder nahezu gleichen Symptomen abgegrenzt – dazu zählen Clusterkopfschmerzen, Erkrankungen im Bereich des Kiefers und der Nebenhöhlen, anhaltender idiopathischer Gesichtsschmerz oder auch eine Post-Zoster-Neuralgie.

© iStock / PeopleImages
So läuft die Behandlung einer Trigeminusneuralgie ab
Bei einer Trigeminusneuralgie muss individuell geklärt werden, welche Behandlungsverfahren zum Einsatz kommen. Wichtig zu wissen: Die Erfolgsraten der unterschiedlichen Behandlungsansätze sind in der Regel hoch, es gibt aber bisher keine Standardtherapie für die Trigeminusneuralgie, die bei jedem Betroffenen Wirkung zeigt. Zudem besteht immer die Möglichkeit, dass die Schmerzen nach einer erfolgreichen Behandlung zurückkehren.
Hier stellen wir Ihnen die gängigen Therapiemöglichkeiten vor.
Behandlung mit Medikamenten
Mikrovaskuläre Dekompression
Perkutane Operationsverfahren
Radiochirurgische Behandlung