Immunsystem
Die Autoimmunerkrankung Lupus erythematodes
Veröffentlicht am:16.01.2023
aktualisiert am 21.12.2023
5 Minuten Lesedauer
Bei Lupus erythematodes richtet sich das Immunsystem gegen den eigenen Körper, was zahlreiche Folgen bis hin zu schweren Organschäden haben kann. Die Lupus-Krankheit ist zwar nicht heilbar, aber ihre Symptome können mit Medikamenten behandelt werden.
© iStock / Ivan-balvan
Was ist Lupus erythematodes?
Lupus erythematodes ist eine seltene Autoimmunerkrankung. Während das Immunsystem normalerweise nur Krankheitserreger wie Bakterien oder Viren bekämpft, richtet es sich bei Autoimmunerkrankten gegen den eigenen Körper. Bei einer Lupus-Erkrankung bilden die Betroffenen Antikörper gegen körpereigene Gewebestrukturen. Mit dem Blut gelangen diese sogenannten Autoantikörper in alle Körperregionen. Das kann zu Entzündungen unter anderem an Bindegewebe, Gelenken oder Organen führen.
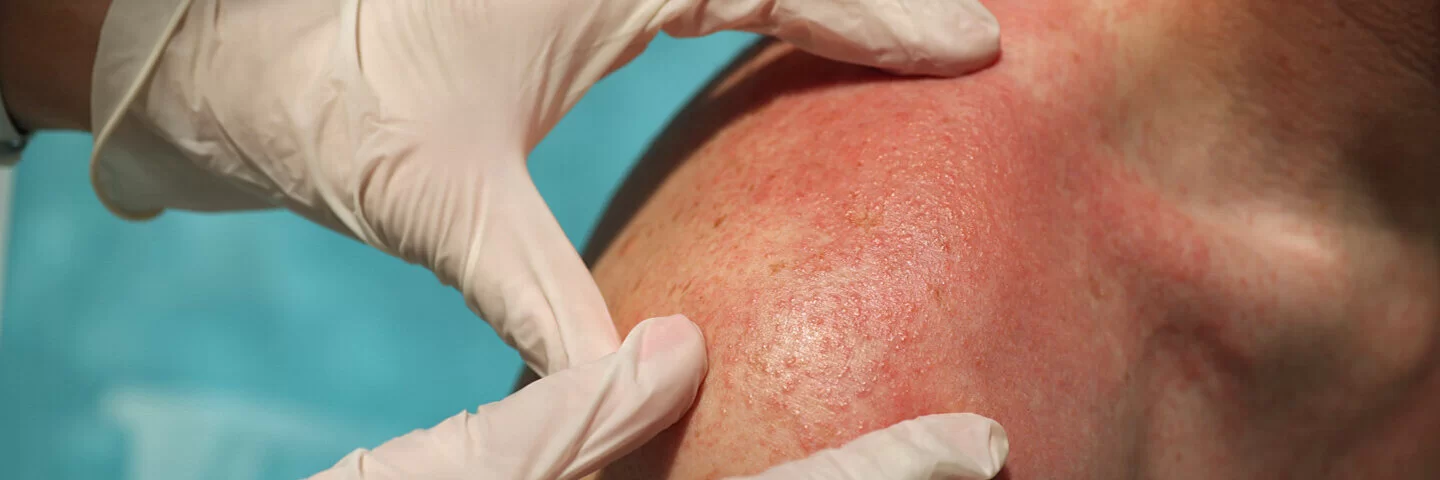
Die chronische Erkrankung verläuft bei einzelnen Erkrankten oft sehr unterschiedlich. Sie kann plötzlich oder eher langsam einsetzen. Auch kann die Krankheit in wechselnden Schüben auftreten oder konstant aktiv über viele Jahre verlaufen. Da ein schmetterlingsförmiger roter Hautausschlag im Gesicht zu den häufigen Lupus-Symptomen zählt, wird die Krankheit auch Schmetterlingsflechte oder Schmetterlingskrankheit genannt. „Lupus“ wiederum ist lateinisch für Wolf. Dieser Name rührt daher, dass die typischen Vernarbungen von Erkrankten die Menschen früher an verheilte Wolfsbisse erinnerten.
Was ist der Unterschied zwischen systemischem Lupus erythematodes und kutanem Lupus?
Es gibt zwei Formen von Lupus erythematodes: die systemische und die kutane Form. Allgemein bedeutet in der Medizin „systemisch“ ein gesamtes Organsystem oder den ganzen Organismus betreffend. „Kutan“ bezieht sich auf die Haut. Im Falle von Lupus heißt das: Beim systemischen Lupus erythematodes (SLE) kann der ganze Körper betroffen sein – oder aber verschiedene Organe, Organsysteme, Gefäße, die Haut oder Schleimhäute, der Bewegungsapparat und das Nervensystem. Beim kutanen Lupus erythematodes (CLE) ist es ausschließlich die Haut. Allerdings ist auch bei rund drei Viertel der an einem systemischen Lupus Erkrankten die Haut mitbetroffen. Man spricht dann von SLE mit Hautbeteiligung. Außerdem kann ein kutaner Lupus in einen systemischen übergehen. Das ist bei rund 20 Prozent der Menschen mit einem CLE der Fall.
Sie sind bei der AOK versichert und mit uns zufrieden?
Dann empfehlen Sie uns gerne weiter. Für jedes neue Mitglied, das Sie uns vermitteln, bedanken wir uns bei Ihnen mit einem Bonus.
Wie häufig ist Lupus und wer ist betroffen?
Exakte Angaben zur Häufigkeit des kutanen Lupus gibt es nicht. Prinzipiell kann jeder Mensch in jedem Alter erkranken, meistens tritt die Krankheit im Zeitraum zwischen 20 und 40 Jahren auf. Frauen sind dabei häufiger betroffen als Männer, das Verhältnis beträgt 3:2 bis 3:1. Zu SLE gibt es Zahlen: In Deutschland erkranken drei bis vier Menschen pro 100.000 Einwohner und Einwohnerinnen. Auch der SLE kann in jedem Lebensalter auftreten. Oft beginnt er jedoch zwischen dem 16. und 55. Lebensjahr. Das Geschlechterverhältnis ist hier wesentlich unausgeglichener: Frauen sind weitaus häufiger betroffen als Männer. Betroffene Frauen mit Kinderwunsch sollten sich ärztlich beraten lassen, denn viele Medikamente können nicht oder nur unter bestimmten Voraussetzungen während der Schwangerschaft und der Stillzeit eingesetzt werden. Auch gibt es ein erhöhtes Komplikationsrisiko für Mutter und Kind. Daher gilt eine Schwangerschaft bei SLE-Patientinnen als Risikoschwangerschaft.
Passend zum Thema
Lupus-Symptome und Diagnose
Die Krankheitszeichen beim kutanen Lupus zeigen sich in vielfältigen Hautveränderungen. Zu 80 Prozent sind Gesicht und Kopfhaut betroffen, aber auch andere Hautpartien und die Mundschleimhaut können erkranken.
Mögliche Symptome bei CLE sind:
- Schmetterlingserythem: schmetterlingsförmige Rötung, die sich ausgehend vom Nasenrücken spiegelsymmetrisch auf die Wangen ausweitet
- scheibenförmige und gerötete Erhebungen (sogenannte Plaques)
- Rötung oder Verdunklung der Haut
- Lichtempfindlichkeit oder Überempfindlichkeit der Haut gegen Druck
- Verhornung
- Hautknötchen
- Schwellungen
- Geschwüre in der Mundschleimhaut
- Haarausfall
Alle diese Symptome können auch beim SLE auftreten. Das erschwert die Abgrenzung. Außerdem ist eine Diagnose des systemischen Lupus schwierig, weil viele unterschiedliche Symptome auftreten und sich mit denen anderer Krankheiten überschneiden können. Zudem können zwischen einzelnen Krankheitsschüben monate- oder sogar jahrelange beschwerdefreie Episoden vorkommen.
Es gibt viele mögliche SLE-Symptome, darunter:
- Hautveränderungen wie bei CLE
- steife Gelenke, Gelenkschmerzen und -entzündungen
- Schlappheit und Muskelschmerzen
- Fieber, Fatigue und ungewollter Gewichtsverlust
- Kopfschmerzen und Konzentrationsstörungen
- bei Herz- oder Lungenbefall kann eine schmerzhafte Entzündung des Lungenfells oder des Herzbeutels auftreten
- krampfhafte Verengung der Blutgefäße in Fingern und Zehen mit Farbveränderungen („Raynaud-Syndrom“)
Die Nieren sind bei etwa drei Vierteln der SLE-Betroffenen befallen. Dies verursacht oft keine Beschwerden und kann mittels einer Laboruntersuchung festgestellt werden.
Die Diagnose von SLE ist nicht einfach. Die Erkrankung beginnt oft schleichend. Jeder SLE-Betroffene hat unterschiedliche Symptome, die anderen Krankheitsbildern ähneln können.
Wenn der Verdacht auf SLE besteht, erfolgt die Überweisung an einen Rheumatologen oder eine Rheumatologin. Er oder sie können verschiedene Untersuchungen veranlassen. Diese schließen Blutuntersuchungen, gegebenenfalls Gewebeproben und bildgebende Verfahren wie Ultraschall oder Röntgen ein. Es können im Blut Antikörper nachgewiesen werden, die allerdings auch bei anderen Autoimmunerkrankungen vorkommen können. Hundertprozentig verlässliche Labortests gibt es noch nicht. Für die Diagnosestellung kann die Zusammenarbeit von Ärzten und Ärztinnen verschiedener Fachrichtungen notwendig sein.

© iStock / Daria Kulkova
Lupus-Ursachen
Lupus ist weder ansteckend noch wird er vererbt – auch wenn es zu familiären Häufungen kommt. Die genauen Ursachen sind unklar. Mehrere Faktoren könnten bei der Entstehung einer Lupus-Erkrankung zusammenspielen:
- genetische Veranlagung
- Hormone
- Faktoren, die mit dem Immunsystem zusammenhängen
- infektiologische Faktoren wie zum Beispiel Virusinfektionen
- Umwelteinflüsse
Es gibt zwei Risikofaktoren, die man selbst beinflussen kann:
- UV-Strahlung (Sonnenexposion): Sonnenlicht kann den Ausbruch der Krankheit begünstigen oder die Schübe verschlimmern.
- Rauchen ist ein Risikofaktor für den kutanen Lupus Erythematoides. Es wird ausdrücklich empfohlen, aktives und passives Rauchen zu meiden.
Einige Medikamente können Lupus-ähnliche Symptome hervorrufen. In solchen Fällen verschwinden die Beschwerden zumeist nach dem Absetzen des jeweiligen Medikaments.
Krankheitsverlauf und Behandlung
Lupus ist nicht heilbar, aber seine Symptome sind beherrschbar. Eine Behandlung sollte so schnell wie möglich erfolgen. Unbehandelter SLE erhöht das Risiko für Infektionen, die koronare Herzkrankheit, Osteoporose und bösartige Neubildungen. Hierbei gibt es nicht „die“ Therapieform. Die Ausprägungen von kutanem und systemischen Lupus sind so individuell, dass auch die Behandlung an die einzelnen Symptome angepasst werden muss – Nierenprobleme zum Beispiel erfordern andere Maßnahmen als Gefäßerkrankungen. Mit einer solchen Therapie lassen sich zumindest die Beschwerden, die eine Lupus-Erkrankung mit sich bringt, meist gut lindern und Risiken für weitere Krankheitenh eindämmen.
Trotz der sehr unterschiedlichen Behandlungsansätze gelten einige Mittel und Methoden dennoch als Standard. Bei kutanem Lupus kommen äußerliche Heilmittel wie Salben mit unterschiedlichen Wirkstoffen zum Einsatz, darunter Cortison. Auch können Medikamente gegen Malaria in manchen Fällen hilfreich sein. Grundsätzlich wird ein ausreichender Sonnenschutz empfohlen.
Beim systemischen Lupus haben sich Antimalariamittel als wirksam bei der Symptombekämpfung erwiesen, vor allem in Bezug auf die Haut und den Bewegungsapparat. Zudem üben sie einen schützenden Effekt auf die Nieren aus und können den Krankheitsverlauf abschwächen. Deshalb stellen sie bei SLE die Basismedikation dar, wenn keine Nebenwirkungen auftreten. Je nach befallenem Organsystem können zusätzlich unterschiedliche Präparate eingesetzt werden.
Weil SLE-Betroffene eine höhere Anfälligkeit für Infektionskrankheiten haben, sollten sie zudem einen angemessenen Impfschutz erhalten.
Die Inhalte unseres Magazins werden von Fachexpertinnen und Fachexperten überprüft und sind auf dem aktuellen Stand der Wissenschaft.